Задыхается ребенок температуры нет
Изменение характера дыхания у детей сразу обращает на себя родительское внимание. Тревожный симптом может сопровождаться посторонними звуками или изменением голоса. Чтобы грамотно разобраться в ситуации и вовремя принять необходимые меры, необходимо знать, какое дыхание у детей бывает в норме, и какие причины могут вызвать его изменения.
Особенности дыхания у детей
Организм ребёнка существенно отличается по строению и функционированию от взрослого. Дети дышат иначе, чем взрослые, поэтому они более подвержены развитию дыхательных нарушений. Этому есть объяснения:
- поверхностный тип дыхания и небольшой жизненный объём лёгких приводят к учащению вдохов и выдохов;
- более узкие и эластичные, по сравнению с взрослыми, бронхи, гортань и трахея. Чем уже просвет, тем легче он закупоривается слизью при воспалительных заболеваниях;
- слизистая, выстилающая дыхательные пути, склонна к отёчности и вырабатывает большое количество секрета. В результате, слизь быстро густеет и осложняет дыхание;
- более высокая, в сравнении со взрослыми, потребность в кислороде для обеспечения процессов обмена веществ и активного роста.
- незрелость нервной системы, лёгких и всего организма в целом у недоношенных новорождённых провоцирует нарушения вдоха и выдоха;
- слабые межрёберные мышцы и недоразвитые альвеолы лёгких у здоровых детей до года объясняют их шумное дыхание
- более высокая, в сравнении со взрослыми, склонность к развитию системных аллергических реакций
В норме эти различия нивелируются в процессе роста и развития ребёнка, и к подростковому возрасту его дыхательная система практически не отличается от дыхательной системы взрослого человека.
Причины и признаки изменения дыхания
Изменение ритма, частоты, глубины вдохов или выдохов может происходить под действием ряда факторов.
Учащение дыхания в норме происходит следующих случаях:
– при активной физической нагрузке (это приспособительная реакция организма для улучшения обеспечения кислородом всех органов и тканей)
– при воздействии повышенных температур окружающей среды;
– при попадании в зоны разряженного воздуха (например, в условиях среднегорья или при длительном пребывании в заполярье);
– при лихорадочных состояниях во время инфекционных заболеваний
– при сильной эмоциональной перегрузке (страх, боль и т.д.)
– при чрезмерно сухом и жарком воздухе в помещении
Однако изменение дыхания может указывать и на опасные заболевания, требующие немедленного реагирования:
1. Инородное тело в дыхательных путях. При частичном перекрытии дыхательных путей ребёнок будет стараться откашляться, чтобы вытолкнуть предмет. Звук дыхания изменится в зависимости от размера предмета, попавшего в гортань или трахею. Малыш при этом громко плачет и тянет руки ко рту. При полном перекрытии происходит остановка дыхания, наблюдаются позывы похожие на рвотные, в течение нескольких минут кожные покровы сначала бледнеют, потом синеют, происходит потеря сознания. Оказание помощи в такой ситуации требуется немедленно: в зависимости от возраста ребенка можно выполнить прием Геймлиха, или перевернуть малыша кверху ногами, или надавить на корень языка, чтобы попытаться вызвать рвоту. Параллельно с этим нужно вызывать скорую помощь, но ни в коем случае не надо ждать с оказанием помощи до ее приезда. Иначе может быть поздно.
2. Обструктивный бронхит или пневмония с бронхиальной обструкцией. При данном состоянии наряду с признаками инфекции будет наблюдаться сухой или влажный малопродуктивный кашель и затруднение дыхания с преимущественно затрудненным выдохом. При осмотре будет наблюдаться учащение дыхания пропорционально степени тяжести приступа, бледность кожных покровов ( в тяжелых случаях – синева), участие вспомогательной мускулатуры в акте дыхания, втяжение уступчивых мест грудной клетки (над и подключичные ямки, межреберные промежутки). При аускультации (выслушивании) будет отмечаться удлиненный выдох и обильные сухие свистящие хрипы над всей поверхностью легких. Состояние требует немедленного обращения в скорую помощь. Обструкция у детей до года, а также впервые возникший приступ обструкции у ребенка любого возраста нуждается в экстренной госпитализации. Если речь идет о приступе у детей, страдающих частыми обструктивными бронхитами или бронхиальной астмой, то возможно врач скорой помощи примет решение о купировании приступа в домашних условиях (бронхорасширяющие препараты и гормоны через небулайзер по определенной схеме) под активным наблюдением участкового педиатра.
3. Острый стенозирующий ларинготрахеит или ложный круп. Заболевание имеет инфекционно-аллергическую природу и всегда развивается на фоне ОРВИ. Часто бывает так, что ОРВИ начинается с ложного крупа. Заболевание чаще возникает ночью. Ребенок неожиданно просыпается от приступа грубого лающего кашля, осиплого голоса и затруднения дыхания. Затруднен преимущественно вдох, что позволяет легко отличить ложный круп от бронхиальной обструкции. Тяжесть состояния ребенка определяется степенью сужения просвет гортани из-за нарастающего отека. Требуется немедленное обращение в скорую помощь. До момента приезда специалистов нужно успокоить малыша и обеспечить ему дыхание прохладным влажным воздухом. Хорошо помогает дыхание перед открытым окном или на балконе. Впервые возникший ложный круп обычно госпитализируют независимо от возраста пациента. Для оказания помощи используют введение сосудосуживающих препаратов и гормонов через небулайзер.
4. Острый эпиглоттит или воспаление надгортанника. Возникает чаще у детей до 4-летнего возраста, связан с некоторыми возбудителями ОРВИ. Проявляется отеком и воспалением надгортанника, который механическим путем перекрывает дыхательные пути. Вначале заболевание будет похоже на ложный круп, но лечение, направленное на снятие отека, окажется неэффективным. При осмотре легко увидеть измененный увеличенный надгортанник. Единственным выходом в такой ситуации будет экстренная госпитализация в отделение интенсивной терапии и последующая интубация. В течение нескольких дней антибактериальной терапии надгортанник претерпевает обратные изменения, и ребенок возвращается к самостоятельному дыханию.
5. Истинный круп. В настоящее время крайне редко встречающееся состояние. Оно возникает при дифтерии. Просвет гортани механически перекрывается образовавшимися в результате инфекции пленками. Присутствует гнусавость голоса и затрудненное дыхание с преимущественно затрудненным вдохом. В такой ситуации также показана экстренная госпитализация в инфекционный стационар и трахеотомия.
6. Некоторые заболевания сердечно-сосудистой системы, врождённые пороки сердца также могут проявляться изменением дыхания (одышкой), влажным кашлем бледностью или синевой кожных покровов, усиливающимися даже при минимальной физической нагрузке (у младенцев, например, при сосании). На ЭКГ и ЭХО-КГ будут определяться изменения, характерные для данной патологии.
7. Системные аллергические реакции (крапивница, отек Квинке, анафилактический шок). Затруднение дыхание случается внезапно на фоне полного благополучия, часто помимо этого возникает обильная зудящая сыпь по всему телу, слабость, головокружение вплоть до потери сознания, снижение АД до критических цифр. Зачастую такое состояние связано с употреблением в пищу новых продуктов или введением ранее не использовавшихся лекарственных препаратов. Причиной также может быть укус насекомого. Первичной причиной нарушения дыхания в такой ситуации является отек, поэтому необходимо принять все меры, чтобы погасить аллергическую реакцию. Используют энтеросорбенты, антигистаминные препараты, гормоны. Необходима срочная госпитализация в профильное отделение.
Что делать родителям?
Изменение дыхания – это всегда повод пристально понаблюдать за ребенком в течение нескольких минут и принять решение, нужно ли экстренно обратиться к врачу.
Определить тяжесть состояния ребёнка и поставить диагноз может только специалист.
Если вы заметили у ребёнка тяжелое дыхание или одышку, не стоит пугаться и впадать в панику. Сохраняйте спокойствие и выполните следующие шаги:
- Успокойте и постарайтесь отвлечь ребёнка от проблемы.
- Откройте окна широко, это обеспечит приток свежего воздуха.
- Усадите или уложите ребёнка так, чтобы ему было легче дышать.
- При аллергии или подозрении на неё – удалите из зоны видимости потенциальные аллергены: растения, бытовую химию, домашних животных.
- Увлажните воздух в помещении с помощью испарителя, мокрых полотенец.
- Измерьте ребёнку давление, пульс, частоту дыханий и температуру. Обратите внимание на цвет кожи и дополнительные симптомы. Зафиксируйте все показатели – они помогут врачу установить диагноз.
- При быстром ухудшении состояния, нарастании одышки, изменении цвета кожи и помутнении сознания – немедленно вызывайте скорую помощь.
- Будьте готовы оценить наличие дыхания и сердцебиения и оказать первую помощь ребенку.
Даже если приехавшей бригаде удалость быстро стабилизировать состояние маленького пациента, не отказывайтесь от госпитализации. Приступ может повториться в любое время.
При появлении тяжёлого дыхания у ребёнка родители не должны игнорировать проблему и ждать, пока приступ пройдет самостоятельно. Даже в критических состояниях медикам удаётся эффективно оказать помощь, если лечение начато вовремя.
Читайте далее: анафилактический шок у ребенка
Источник
Что делать, если ваш ребенок начал задыхаться? Как вы можете ему помочь? Первые занятия по навыкам оказания первой помощи проводились в 19 веке, но немногие из нас могут с уверенностью сказать, что мы знаем, как эффективно выполнять эти приемы.
Несмотря на то, что дети чаще всего находятся под присмотром взрослых, посторонний предмет может легко проникнуть через горло. Оказание первой помощи – это особый навык, которому каждый должен научиться.
Мы хотим рассказать вам о том, как себя вести и что делать в такой ситуации.
Как определить, начал ли ребенок задыхаться
Фото с сайта https://kidmamago.ru
Есть разные признаки удушья.
Если ребенок дышит, но одновременно кашляет, это означает, что дыхательные пути частично перекрываются. Ему или ей нужно продолжать кашлять, чтобы устранить застрявший предмет. Рвота также возможна из-за рефлексов тела, вызванных посторонним предметом в гортани. Эти естественные реакции организма помогут очистить горло ребенка без вмешательства или специальных приемов.
Тяжелая стадия удушья – это совсем другое. Если ребенок внезапно перестает кашлять, кричать или издавать какие-либо другие звуки, это означает, что что-то заблокировало дыхательные пути. Нечеткие звуки или беззвучное открытие рта также могут указывать на удушье.
Внезапное изменение кожи на голубоватый или ярко-красный, неспособность вдохнуть и активное слюноотделение – все это явные признаки того, что человек задыхается. В некоторых случаях может произойти потеря сознания.
Чтобы помочь ребенку, нужно успокоиться и немедленно вызвать скорую помощь. Начните проводить процедуру спасения до прибытия врача.
Не пытайтесь дотянуться до застрявшего предмета своими руками. Это может способствовать более глубокому проникновению посторонних предметов в дыхательные пути. Удалите объект изо рта, только если вы его видите.
Дети до 1 года
Фото с сайта https://mama.ru
Чаще всего в младенчестве дети задыхаются из-за кусочков пищи или из-за срыгивания в положении на спине. Риск того, что ребенок начнет задыхаться, возникает, когда он очень голоден и начинает быстро сосать грудь; когда он находится в неправильном положении или у матери много молока, которое ребенок не может быстро проглотить. Это также может произойти, когда еда плохо измельчена и содержит большие куски.
Есть несколько методов, которые помогут спасти жизнь вашего ребенка в такой ситуации.
Фото с сайта https://mama-likes.ru
1. Положите ребенка на руку животом вниз и наклоните голову ребенка вниз. Похлопайте 5 раз между лопатками другой рукой. Делайте это так, как будто вы пытаетесь продвинуть застрявший предмет ко рту.
2. Положите ребенка на спину так, чтобы голова находилась ниже всего тела. Надавите средним и указательным пальцами 5 раз под грудную клетку.
Дети старше 1 года
Фото с сайта https://blueearthtraining.com
1. Используйте вашу руку как опору, чтобы ребёнок был наклонен вперед. Похлопайте ребенка между лопатками свободной рукой. Сильно и резко 5 раз.
2. Переверните ребенка спиной к вам и встаньте на колени, если ребенок маленький. Обнимите его за талию обеими руками. Сожмите одну руку в кулак и положите другую поверх нее. Резко надавите 5 раз снизу на точку, расположенную под грудью (между ребрами и пупком). Повторяйте, пока не появится застрявший объект.
Фото с сайта https://pitanie-detok.ru
Если ребенок лежит и у него нет возможности встать, вам следует действовать по-другому. Положите ребенка на спину и сядьте на колени над бедрами ребёнка, лицом к голове. Положите руки одну на другую и резко надавите под грудь нижней частью ладони, двигая по направлению к голове. Повторяйте, пока инородный предмет не покинет горло.
Фото с сайта https://www.practica.ru
Если дыхание ребенка не восстановилось или он потерял сознание после удаления застрявшего предмета, вам необходимо сделать ему искусственное дыхание и непрямой массаж сердца. Помните, что помощь отличается для младенцев и детей старшего возраста.
Как предотвратить удушье у ребенка
Чтобы свести к минимуму риск удушья для вашего ребенка, вы можете выполнять простые действия.
- Следите за своим ребенком, чтобы убедиться, что он не кладет в рот всевозможные мелочи.
- Не позволяйте им играть с игрушками, которые содержат маленькие детали.
- Давайте фрукты и ягоды без косточек.
- Тщательно перемалывайте пищу.
- Объясните ребенку, что он или она не должны смеяться и разговаривать во время еды.
- Научите вашего ребенка не набивать едой рот.
- Не кормите их насильно.
- Не позволяйте ребенку есть и пить во время ходьбы или во время движения.
- Не отвлекайте ребенка во время еды.
- Убедитесь, что во время рисования они не кладут колпачки от маркеров и ручек в рот.
Даже взрослые не защищены от удушья. Но, следуя этим простым правилам, вы эффективно защитите своего ребенка.
Мы надеемся, что вам никогда не понадобятся эти спасательные процедуры. Но тем не менее, очень важно знать их. Если вы знаете какие-либо другие способы спасения ребенка от удушья, сообщите нам о них в комментариях.
Источник
Бабушка когда-то рассказывала мне историю про своих учителей, замечательных людей, настоящих подвижников, единственный сын которых, ползая по полу, нашёл семечку, сунул её в рот, подавился и умер на глазах родителей. Долгое время мне по незнанию казалось, что эта трагедия — редчайшее стечение обстоятельств. Но, увы, и раньше, и сейчас дети давятся довольно часто, а помочь им получается не всегда.
 Фото – dreamstime.com
Фото – dreamstime.com
Обструкция — страшный враг
Многие родители сталкиваются с таким страшным явлением, как обструкция. Только что ребёнок чувствовал себя хорошо и был активен, но вдруг начал задыхаться, потерял сознание… Чтобы малыш не пострадал, всем родителям необходимо знать, что такое обструкция и как необходимо действовать до приезда скорой.
Обструкция верхних дыхательных путей может развиться из-за болезни или травмы. Но чаще всего дети от полугода до примерно четырёх-пяти лет страдают от обструкции инородным телом. Иными словами — они берут в рот или вдыхают какой-то некрупный предмет, который перекрывает верхние дыхательные пути и наступает внезапное развитие дыхательной недостаточности, ребёнок начинает задыхаться.
Обструкция опасна тем, что обычно наступает неожиданно. Когда ребёнок ест, взрослые внимательно следят за ним и готовы к тому, что он может подавиться. Иное дело, если малыш спокойно играет, а близкие уверены, что на полу или в манеже нет ничего мелкого, все игрушки большие и безопасные.
Но зоркие детские глазки способны заметить мельчайшую соринку, бусинку или гречишное зёрнышко, а цепкие пальчики умеют ловко хватать и быстро запихивать трофей в рот. И вот уже кроха содрогается от приступов кашля.
И это ещё не самый плохой вариант. Во-первых, в этом случае чаще всего организм ребёнка способен сам исторгнуть из себя инородное тело, во-вторых, родные слышат кашель и спешат на помощь. Гораздо страшнее, когда кашля нет. В этом случае ребёнок буквально в считанные мгновения может задохнуться, а близкие даже не успеют понять, что происходит.
Многие скажут, что виноваты родители: недоглядели, проявили небрежность. Но те, у кого есть маленькие дети (а тем более — не один), знают, что иногда достаточно доли секунды, чтобы ребёнок попал в беду. И несчастье может случиться даже тогда, когда близкие рядом, буквально в шаге от крохи.
Поэтому все родители не только должны проявлять чудеса бдительности и предусмотрительности, но и уметь оказывать первую помощь, знать, как без суеты и опасного паникёрства действовать в подобных случаях. И знания, что такое обструкция и как помочь ребёнку, если он подавился, нам необходимы.
Как справиться с обструкцией
Когда, подавившись, ребёнок кашляет, это хорошо: скорее всего, он быстро справится с проблемой сам. Однако если вы видите, что малыш содрогается от кашля, а легче ему не становится, или если он вовсе не кашляет, но ему явно не хватает воздуха, необходимо срочно действовать. Всем нам с детства известные похлопывания ладонью по спине вовсе не так эффективны, как мы привыкли думать. Но есть весьма действенные и несложные способы помочь подавившемуся ребёнку.
Что делать, если ребёнок в сознании:
Если ребёнок маленький (до года)
Вариант 1
Маленькому лёгкому ребёнку помочь довольно легко. Его необходимо положить поперёк коленей сидящего взрослого или на руку (лицо на ладони взрослого, ноги по направлению к предплечью) и опустить головой вниз. В этом случае сила тяжести будет способствовать выходу инородного тела. Нижнюю челюсть ребёнка нужно придерживать, чтобы ротик был открыт. Соблюдая все эти условия, нанесите от одного до пяти (но не больше!) резких ударов основанием ладони в спинку ребёнка между лопаток. Иногда бывает достаточно одного хлопка, чтобы повысилось внутригрудное давление и инородное тело вылетело из верхних дыхательных путей.
Вариант 2
Этот способ похож на первый, но ребёнка располагают лицом вверх, например, положив его на руку взрослого так, чтобы головка лежала в ладони и была ниже уровня тела и ног. При этом так же нужно произвести от одного до пяти ударов. Наносить их следует в грудину, чуть выше мечевидного отростка.

Важно!
Оказывая помощь детям до года, нельзя использовать толчки в живот (приёмы Геймлиха, см. ниже).
Если ребёнок старше года
Вариант 1
Как и в случае с грудничком или некрупным малышом старше года, ребёнка необходимо разместить головой и лицом вниз (например, положив на колени взрослому) и нанести толчки сзади.
Вариант 2
С детьми старше года уже можно использовать очень эффективные приёмы Геймлиха. Встаньте позади ребёнка (желательно, чтобы ваши головы находились на одном уровне, для этого взрослому лучше опуститься на колени). Обхватите его торс под (!) рёбрами, между мечевидным отростком и пупком. Одну ладонь сожмите в кулак, и прижмите к животу ребёнка. Второй ладонью совершайте резкие движения к себе и вверх. Необходимо совершить от одного до пяти движений. Как правило, хватает нескольких толчков, чтобы инородное тело вылетело из дыхательных путей, а ребёнок почувствовал себя лучше.
Важно! При неправильном проведении приёмов Геймлиха, возможно травмирование рёбер и живота, поэтому если есть хотя бы малейшее подозрение на это, или ребёнок жалуется на боль, обязательно обратитесь к врачу.
Прием Геймлиха показан в фильме “День сурка”
Что делать, если вышеописанные меры не помогли?
К сожалению, нечасто, но всё же случается, что не помогают ни толчки в грудь или спину, ни приёмы Геймлиха.
В этом случае следует сделать следующее:
1. Уложите ребёнка на твёрдую поверхность.
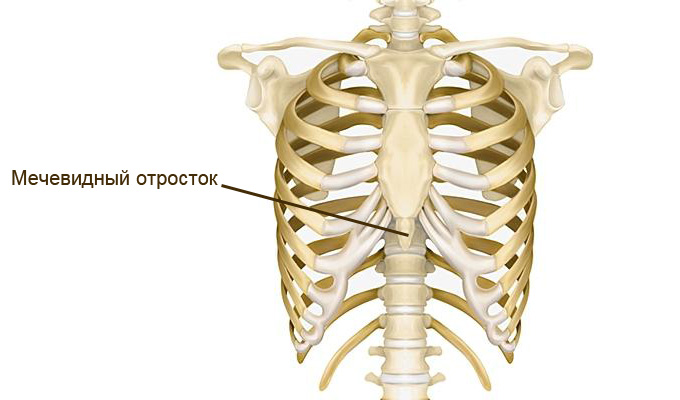
2. Найдите мечевидный отросток.
3. Резко и быстро выполните 15 нажатий на 2-3 см выше мечевидного отростка. Детям до года нажатия выполняйте двумя большими пальцами (остальные охватывают грудь малыша), ребятам постарше — основанием ладони. Нажатия должны быть довольно сильными.
4. Приподнимите ребёнку подбородок и выполните 2 сильных вдувания.
5. Продолжайте выполнять эти действия в соотношении 15:2, пока ребёнок не начнёт дышать.
Что делать, если ребёнок без сознания:
Потерявшего сознание малыша нужно положить на твёрдую поверхность.
После этого в первую очередь необходимо осмотреть его рот. Возможно, предмет, затрудняющий дыхание, несложно достать. Делать это удобнее и безопаснее, когда ребёнок лежит на боку. Однако если ничего не видно, то повторно и многократно очищать рот ребёнку не нужно и опасно: есть вероятность, что так вы только протолкнёте предмет ещё глубже.
Помочь восстановить дыхание можно, несколько раз открыв/закрыв ему рот и подняв/опустив голову.
Если и это не помогло, сделайте несколько искусственных вдохов. При этом обратите внимание на то, поднимается ли грудная клетка ребёнка после каждого вдоха. Если нет, то перед следующим измените положение головы.
Как делать искусственное дыхание
- приподнимите ребёнку подбородок
- сделайте глубокий вдох
- произведите ровное недолгое вдувание воздуха в рот ребёнка (детям до года вдувать воздух лучше в рот и нос одновременно)
- после пяти вдуваний оцените состояние ребёнка
Когда ребёнок придёт в сознание, уложите его на бок и следите за его состоянием до приезда скорой. А её вызвать нужно обязательно, даже если удалось быстро привести малыша в чувство. Необходимо быть уверенными в том, что с малышом всё в порядке, а в лёгких нет инородных тел.
Источник
