Температура после лечения бронхита антибиотиками у ребенка

Бронхит часто сопровождается гипертермией, то есть повышением температуры до субфебрильных, реже фебрильных значений, иногда она держится и после того, как исчезнут остальные симптомы заболевания. Случается и такое: температура нормализовалась, а потом опять поднялась. Многих переболевших бронхитом интересует, сколько может держаться так называемый температурный хвост и требует ли он лечения.
Показатели температуры при разных формах бронхита
Воспаление бронхов может протекать изолированно или в сочетании с воспалением прилежащих органов, охватывать только крупные и средние бронхи или распространяться на бронхиолы. От этого зависят симптомы, в том числе выраженность гипертермии:
- при простом остром бронхите температура обычно нормальная или субфебрильная, у детей может подниматься до 38°;

- характерный для детей инфекционный рецидивирующий бронхит в стадии обострения сопровождается ее повышением до 38—38,5°;
- у взрослых фебрильная температура 38°—39° характерна для бронхита, протекающего на фоне гриппа, ОРВИ или осложненного бронхопневмонией;
- обструктивный бронхит редко сопровождается гипертермией;
- для острого бронхиолита (воспаления мелких бронхов — бронхиол) характерен жар, 38,5—39°С;
- хронический бронхит в стадии ремиссии обычно характеризуется нормальной температурой, при обострении она может подниматься до субфебрильной, фебрильная является признаком гнойной инфекции.
Гипертермия является защитной реакцией организма, благодаря которой:
- создаются неблагоприятные условия для размножения инфекции;
- ускоряется обмен веществ и выведение токсинов.
Не рекомендуется сбивать температуру, если она ниже 38,5°, но следует принимать во внимание, сколько времени продолжается ее повышение и чередуется ли со снижениями. Когда она 2—3 дня держится на отметке 38° и не снижается, лучше принять жаропонижающее, чтоб снизить нагрузку на организм. Температура, которая поднимается периодически, не достигая критической отметки и не доставляя ощутимого дискомфорта, не требует лечения. Когда проходит разгар заболевания и начинается выздоровление, она обычно спадает сама.
Гипертермия как остаточное явление
После вирусного бронхита на протяжении нескольких недель или даже месяцев может сохраняться субфебрильная постинфекционная температура. Сколько конкретно она продержится, зависит от индивидуальных особенностей организма.
Если гипертермия после перенесенного воспалительного процесса не превышает 38,3°, это нормальное остаточное явление, которое может сопровождаться покашливаниями, хрипами. Также абсолютно естественное явление — нормализация температуры, после которого она опять поднимается до субфебрильных показателей. Ее колебания на протяжении суток у здорового взрослого человека могут составлять 0,4—1°, в зависимости от физической нагрузки, эмоционального состояния, гормонального фона (особенно у женщин), возраста, окружающей обстановки и множества других факторов.
Если же после исчезновения других симптомов и нормализации температуры она опять поднимается до значений 38,5 и выше, причем держится не меньше недели, это может быть признаком рецидива, реинфекции. Такое возможно, если лечение не довели до конца, прекратив сразу после улучшения состояния. Иногда вместо повышения температуры после воспаления бронхов отмечается ее понижение (гипотермия). Это следствие нарушения процесса терморегуляции, которое может происходить по таким причинам:
- сбой в работе иммунной системы;
- реакция на некоторые лекарственные препараты;
- истощение организма в результате перенесенного заболевания, анемия;
- перенапряжение.
О гипотермии можно говорить при снижении температуры тела до отметки 35,5. Нужно ли принимать в связи с этим меры, зависит от того, сколько раз наблюдались такие снижения и насколько они продолжительны. По поводу непродолжительного разового эпизода не стоит волноваться. Если же пониженная температура держится долго или опять снижается после нормализации, и это повторяется неоднократно, следует обратиться к врачу.

Требуется ли лечение при остаточной гипертермии
Если продолжительное повышение температуры связано с перенесенным бронхитом, и она не превышает субфебрильных показателей, пациент не нуждается в лечении. Со временем работа всех систем организма стабилизируется без дополнительного вмешательства. Но не всегда температурный хвост — это остаточное явление перенесенного воспаления бронхов. Многие заболевания могут длительное время протекать бессимптомно, проявляясь только субфебрильной температурой. Это:
- туберкулез;
- аутоиммунные заболевания;
- эндокринные расстройства;
- болезни крови;
- реактивный артрит;
- хронические инфекционные заболевания и очаговая инфекция.
Развитие этих недугов вполне может начаться в период выздоровления от бронхита. Все они требуют сложного продолжительного лечения, но начинать его можно, только когда поставлен точный диагноз.
Для этого требуется проведение детального комплексного обследования: нужно сдать анализы крови и мочи, сделать рентген легких, УЗИ внутренних органов, пройти консультации ряда узких специалистов. Пока причина гипертермии не установлена, этиотропную терапию назначить невозможно, а симптоматическое лечение жаропонижающими при субфебрильной температуре не проводится.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Антибиотики – это очень серьезные препараты, несмотря на то, что продаются без рецептурного подтверждения в любой аптеке. Прием таких лекарств должен осуществляться только по назначению доктора, иначе можно столкнуться с множеством осложнений и ошибок. Например, температура при приеме антибиотиков – этот нормальное явление или патология? Конечно, ответ на этот вопрос должен быть адресован непосредственно лечащему врачу, так как это зависит от конкретного заболевания, вида используемого антибиотика, его дозировки и многих-многих других причин. Тем не менее, попробуем вкратце разобраться в проблеме.
Причины температуры при приеме антибиотиков
Для большинства просвещенных пациентов не является секретом, что антибиотики необходимо использовать только при инфекционных заболеваниях, которые вызваны бактериями. На вирусы и грибы такие препараты не действуют.
Стоит также заметить, что в больницах при лечении тяжелых и осложненных инфекционных болезней (к примеру, воспаления легких или менингита) ответственность за грамотно выбранный и верно назначенный антибиотик полностью лежит на докторе, который постоянно наблюдает за больным и имеет на руках результаты необходимых исследований и анализов. При лечении несложных инфекционных заболеваний, которые не требуют стационарного пребывания пациента, дело обстоит по-другому. Антибиотики могут применяться самостоятельно, без разбору, без какой-либо схемы лечения, что может не только не принести пользы, но и очень навредить. В лучшем случае будет вызван доктор, который, выписывая лечение, будет поставлен перед фактом: например, родители сами просят выписать ребенку антибиотик, при этом, не имея ни малейшего понятия о том, действительно ли он необходим. К сожалению, многие врачи, вместо того, чтобы тратить время и нервы на объяснения, просто покорно выписывают препарат. Что в итоге – абсолютная нецелесообразность его применения.
И все же вернемся к вопросу о температуре при антибиотикотерапии. Почему это случается?
- Антибиотик назначен не к месту: заболевание вызвано не бактериальной флорой, поэтому препарат не действует.
- Любой антимикробный медпрепарат подбирается с учетом чувствительности к нему микроорганизмов. Часто бывает, что лекарство назначается без анализов на чувствительность. В таких случаях выбранный препарат просто не воздействует на нужные микробы, а значит, он изначально был выбран неверно.
- Неправильная дозировка: неверно выбранная схема лечения не позволяет убить инфекцию – бактерии просто замедляют свое развитие, продолжая свое пагубное действие.
- Антибиотики не назначают для снижения температуры: такие препараты призваны убивать инфекционных возбудителей, а не воздействовать на центры терморегуляции. Для этих целей применяют специальные жаропонижающие средства.
- Некоторые антибиотики могут вызывать повышение температуры, как побочный эффект от приема средства.
- Если поначалу после приема антибиотиков больной пошел на поправку, но затем температура снова повысилась, может существовать вероятность присоединения другой инфекции, на которую данный антибиотик не оказывает влияния.
Далее рассмотрим наиболее распространенные ситуации с приемом антибиотиков, при которых может наблюдаться температура.
- Если препарат назначен целесообразно и грамотно, то температура может понижаться только на третий или даже четвертый день, поэтому если у вас при приеме антибиотиков держится температура волноваться не стоит, нужно просто продолжать назначенное лечение.
- Для начала, следует заметить, что антибиотики ребенку нельзя назначать сплошь и рядом. Во-первых, это угнетает собственный иммунитет малыша. Во-вторых, страдает кроветворная система, печень, пищеварительная система ребенка. Антибиотикотерапия в педиатрии применяется только в крайних случаях, если бактериальная природа заболевания подтверждена. Если ведется прием антимикробных средств, а температура при приеме антибиотиков у ребенка держится 3-4 дня и более – значит, схема лечения выбрана неверно.
- Если при приеме антибиотиков поднялась температура так может проявляться аллергия на препараты. Особенно опасны в этом смысле пенициллиновые средства, причем, обычно аллергическая реакция появляется при повторном приеме лекарства. Повышение температуры может проявляться как самостоятельный и единственный симптом аллергии. Как правило, это происходит через 4-7 дней после начала лечения и полностью исчезает при отмене антибиотика на протяжении нескольких суток. При аллергии показатели температуры могут достигать 39-40°C, из дополнительных признаков – тахикардия.
- Если антибиотик назначен правильно, то температура 37°C при приеме антибиотиков может быть связана с массовой гибелью бактерий вследствие начала лечения. Гибель микробов сопровождается выделением в кровь большого количества токсинов – продуктов распада бактериальных клеток. Такая температура при антибиотикотерапии считается нормой и не требует её специального понижения.
- При приеме антибиотика температура 38°C или ниже может сохраняться ещё некоторое количество времени. Главное – следить за результатами анализов крови и мочи: в них патологии быть не должно. Продолжайте лечение, выписанное врачом.
Диагностика температуры при приеме антибиотиков
Наиболее распространенный метод определения температуры в домашних условиях – это прикоснуться ко лбу рукой или губами. Безусловно, такой способ не отличается точностью, а является лишь предварительным определением нарушения. Для того чтобы узнать точные показатели, необходимо использовать термометр. Выбор термометров в настоящее время достаточно большой: электронный, ректальный, ушной, оральный градусник, либо в виде лобных полосок.
Что же касается диагностики причин повышения температуры, то здесь методику выбирает врач, в зависимости от заболевания, возраста пациента, от величины температурных показателей, целесообразности назначенных антибиотиков и пр.
Диагностика может включать в себя:
- объективное обследование, анамнез;
- анализ крови (общий и биохимический);
- общий анализ мочи;
- аллергологические пробы, консультация аллерголога;
- рентгенограмма;
- функциональное обследование пищеварительной системы (например, ультразвуковое исследование брюшной полости);
- обследование сердечнососудистой системы (кардиография, ультразвуковое исследование сердца и сосудов);
- посев биологических материалов на чувствительность к антибиотикам.
Диагноз уточняется обнаружением возбудителя инфекционного заболевания при посевах крови.
[1], [2], [3], [4]
Лечение температуры при приеме антибиотиков
Лечить или не лечить повышение температуры при приеме антибиотиков, должен решить врач. Конечно, для того чтобы принять верное решение, необходимо знать причины такой реакции.
- Если температура связана с аллергической реакцией, то антибиотик отменяется, либо заменяется другим. Дополнительно назначаются антигистаминные препараты: супрастин, тавегил и др., на усмотрение врача.
- Если повышение температуры вызвано с нецелесообразным назначением антимикробного препарата, то такой антибиотик отменяют и назначают более подходящее лекарственное средство. Это могут быть противовирусные или антигрибковые препараты, в зависимости от обнаруженного заболевания.
- Если при диагностике попутно обнаруживаются сопутствующие заболевания, то назначают лечение всех патологий, с учетом причин, которые их вызвали. Например, если вы изначально лечили бронхит, а впоследствии поднялась температура из-за развития пневмонии, то доктор обязательно пересмотрит лечение, а антибиотик будет заменен другим, более эффективным (либо даже несколькими).
Если же антибиотики назначены правильно и по показаниям, а температура ещё держится какое-то время, то следует предпринять меры, ускоряющие её стабилизацию.
Важно пить достаточное количество жидкости: теплой воды, чая, компотов, морсов. Жидкость ускорит выведение из организма токсических веществ, и температура нормализуется быстрее.
Если показатели превышают 38°C, не рассчитывайте на то, что антибиотики «собьют» температуру: примите жаропонижающее средство, например, парацетамол.
Не следует пить лекарства без рекомендации доктора, так как любой препарат имеет свои особенности применения.
Прогноз температуры при приеме антибиотиков
По поводу прогноза повышения температуры во время терапии антибиотиками можно сказать следующее: если антибиотик назначен и выбран правильно, то такая температура со временем стабилизируется и пациент вылечится.
При самостоятельном назначении и приеме антибиотиков прогноз может быть непредсказуем. Принимая таблетки самостоятельно, без рекомендации врача, пациент сам берет на себя всю ответственность за возможные негативные последствия.
Помимо этого, неблагоприятным прогнозом обладают случаи с волнообразными проявлениями температуры, когда происходит чередование через определенные временные промежутки показателей температуры различной высоты. Часто это указывает на развитие осложнений.
Температура при приеме антибиотиков во многих случаях может считаться нормальным явлением, но иногда такая ситуация служит и признаком присоединения осложнений. Что произошло в каждом конкретном случае – норма или патология – пусть решит медицинский специалист. Задача же каждого пациента – выбрать грамотного доктора, точно следовать его рекомендациям и не заниматься самолечением.
[5], [6], [7], [8], [9], [10], [11], [12]
Источник
Инфекционные заболевания дыхательных путей могут сопровождаться лихорадкой. Это неприятное состояние, лишающее человека работоспособности и покоя. Пациенты часто интересуются, сколько дней держится температура при бронхите. Стойкое повышение температуры тела может быть признаком осложнения.
Что такое бронхит?

Бронхит – это заболевание дыхательных путей, характеризующееся воспалением слизистой оболочки бронхов
Бронхит относится к спектру инфекционных заболеваний дыхательных путей. Это воспаление воздухоносного тракта, расположенного между трахеей и альвеолами легких. Бронхит может быть самостоятельным заболеванием или осложнением простудной инфекции.
Воспаление бронхов может иметь острое или хроническое течение. Острый бронхит отличается выраженной симптоматикой, но само заболевание обычно проходит в течение десяти суток. Хроническая форма болезни характеризуется постоянным раздражением стенок бронхов, что может быть связано с курением или воздействием газообразных химических веществ. При хронической форме симптомы болезни могут наблюдаться в течение многих лет.
У пациентов с бронхитов отмечается постоянный кашель с выделением мокроты. Иногда в мокроте обнаруживаются элементы гноя. Заболевание рекомендуется лечить под присмотром врача, поскольку при неправильном лечении могут формироваться опасные осложнения.
Этиология бронхита во многом зависит от формы болезни.
Острый бронхит чаще всего связан с вирусной инфекцией, тогда как хроническая форма возникает у заядлых курильщиков. При этом патология может иметь и другие причины развития.
Больше информации о бронхите можно узнать из видео:
Основные причины и факторы риска:
- Вирусная инфекция. Наиболее часто ткань бронхов поражают вирусы гриппа A и B, а также вирусы парагриппа, респираторно-синцитиальный вирус, аденовирус, риновирус и коронавирус.
- Бактериальная инфекция. Острый бронхит может быть вызван такими возбудителями, как хламидия и стрептококк. Бактериальная форма болезни характеризуется более выраженными симптомами.
- Воздействие табачного дыма. Это главная причина хронического бронхита и обструктивной болезни легких. При этом в дыхательных путях развивается хроническая воспалительная реакция, вызванная воздействием химических веществ. При длительном течении хронической формы болезни у пациента значительно ухудшаются дыхательные функции.
- Слабый иммунитет. Это частая причина развития болезни у пожилых людей и детей. Также бронхит может играть роль оппортунистической инфекции на фоне других вирусных и бактериальных заболеваний.
- Работа в условиях постоянного воздействия химикатов.
- Рефлюксная болезнь. Для этого заболевания характерен заброс содержимого желудка в пищевод и даже ротовую полость. При этом часть веществ может попасть в дыхательные пути и вызвать воспаление.
Таким образом, разные формы бронхита связаны с инфекциями, воспалительными и аллергическими реакциями.
Симптомы бронхита

Кашель, жесткое дыхание, слабость и температура – симптомы бронхита
Воздействие различных патогенных факторов на ткани бронхов вызывает острый иммунный ответ. При этом в полости бронхов образуется большое количество слизи или мокроты, в которой содержатся продукты распада тканей.
Для хронической формы болезни характерно постоянное образование мокроты, что значительно затрудняет нормальную жизнедеятельность человека.
Основные симптомы и признаки болезни:
- Постоянный кашель с отхаркиванием вязкой мокроты. Мокрота может быть прозрачной, желтой или зеленой. Иногда отмечается наличие крови.
- Охриплость голоса.
- Лихорадочное состояние, озноб.
- Повышение температуры тела.
- Ощущение дискомфорта в области груди.
- Боли в мышцах.
- Диспноэ – нарушение дыхания.
- Заложенность носа.
- Цианоз – важный признак хронической формы болезни.
- Головные боли.
- Тошнота, рвота и диарея.
- Общее недомогание и усталость.
Кашель является главным признаком болезни. Этот симптом может сохраняться даже через несколько недель после лечения бронхита.
Сколько дней держится высокая температура?

При правильном лечении температура держится 3-5 дней
Острый бронхит развивается в течение нескольких дней после воздействия патогенных факторов. В первые дни у пациента отмечается постоянный сухой кашель. Часто уже на этом этапе возникает общее недомогание. В дальнейшем кашель становится влажным, у пациента повышается температура тела, возникает лихорадка.
Повышенная температура тела может сохраняться в течение 3-7 суток. Более длительное течение лихорадки может указывать на возникновение осложнений. Таким образом, если температура сохраняется в течение недели, необходимо обратиться за врачебной помощью.
Как и чем можно сбить температуру?
Для симптоматического лечения лихорадки врачи назначают нестероидные противовоспалительные препараты и жаропонижающие средства. Это может быть аспирин, ибупрофен, парацетамол или другое средство.
Домашние методы облегчения состояния и рекомендации:
- В первую очередь необходимо измерить температуру тела. На лихорадку указывает температура 38 градусов по Цельсию. Более низкая температура не требует назначения жаропонижающих препаратов.
- При лихорадке пациенту необходимо больше отдыхать и меньше двигаться.
- Важен питьевой режим. Рекомендуется минеральная вода, зеленый чай или разбавленный сок.
- Не нужно укрывать себя слишком теплым одеялом. Обычно достаточно небольшого покрывала.
- Холодный компресс является отличным решением для облегчения состояния. Небольшое полотенце окунают в холодную воду, отжимают и помещают на лоб пациента.
За пациентом, страдающим от лихорадки, требуется постоянный уход.
Диагностика заболевания
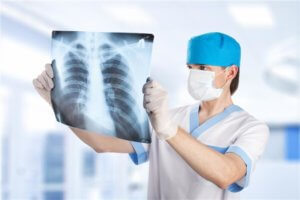
Диагностировать бронхит можно с помощью рентгена грудной клетки
Диагностика бронхита включает физическое исследование, а также применение инструментальных и лабораторных методов. На приеме у врача пациента расспрашивают о жалобах и проводят осмотр. Специалист использует фонендоскоп для выявления нарушений дыхания.
В дальнейшем могут быть назначены следующие процедуры:
- Анализ крови на концентрацию кислорода, содержание форменных элементов и возбудителей.
- Исследование функции легких. Для этого используется специальное устройство, спирометр.
- Рентгенография грудной клетки. Этот тест помогает дифференцировать бронхит от пневмонии и других заболеваний, вызывающих кашель.
- Забор и лабораторное исследование мокроты. Специалисты выявляют вид возбудителя для назначения специфического лечения.
- Бронхоскопия. Во время этой процедуры в дыхательные пути пациента вводят гибкое устройство с камерой. Тест помогает исключить аспирацию инородных тел, туберкулез, опухоль и другие заболевания.
Дифференциальная диагностика является важным методом, позволяющим исключить более серьезные заболевания.
Как правильно лечить заболевание?

Терапия направлена на применении препаратов, облегчающих кашель
Лечебные мероприятия должны быть направлены на источник болезни. При выявлении инфекционных возбудителей врач назначает медикаменты для их уничтожения. Для лечения воспалительной и аллергической формы бронхита существует иная терапевтическая тактика.
Основные назначения:
- Противокашлевые препараты и средства для разжижения мокроты. Важно удалить лишнюю слизь из бронхов путей для облегчения дыхания.
- Препараты, расширяющие бронхи. Эти медикаменты также помогают освободить дыхательные пути.
- Нестероидные противовоспалительные препараты и глюкокортикоидные стероиды.
- Кислородная терапия – помогает восполнить дефицит кислорода в тканях при затруднении дыхания.
- Антибиотики и противовирусные средства. Для назначения этих средств необходима предварительная лабораторная диагностика.
- Прекращение действие раздражителей, включая табачный дым.
- Во время лечения могут быть полезны дыхательные упражнения, улучшающие работу респираторной мускулатуры.
Таким образом, лечение бронхита должно быть направлено на избавление от патогенного фактора и восстановление дыхания.
Опасные симптомы и осложнения
Запущенный бронхит может стать причиной пневмонии
Несмотря на то, что бронхит является опасным заболеванием, не все пациенты предпочитают обращаться за врачебной помощью. Часто в ход идут народные рецепты, антибиотики (без объективных показаний) и прочие сомнительные способы лечения.
Даже при самостоятельном лечении болезни любому пациенту важно уметь выявить опасные признаки. К таким признакам относят:
- Нарушение дыхания. Скопление мокроты может сильно препятствовать поступлению воздуха в альвеолы легких.
- Цианоз. Для состояния характерно изменение цвета кожных покровов. Кожа пациента может становиться бледной и синеватой. Это признак серьезного нарушения дыхания.
- Лихорадка, сохраняющаяся в течение недели.
- Сильная слабость и головокружение.
Важно учитывать, что при неправильном лечении болезни могут развиваться следующие осложнения:
- Воспаление легких. Состояние возникает из-за распространения инфекции в легочной ткани.
- Обструктивная болезнь легких. Эта патология во многом похожа на хроническую форму бронхита.
При появлении опасных симптомов дальнейшая терапия должна осуществляться под присмотром врача.
Источник
