Температура после цистоскопии у ребенка
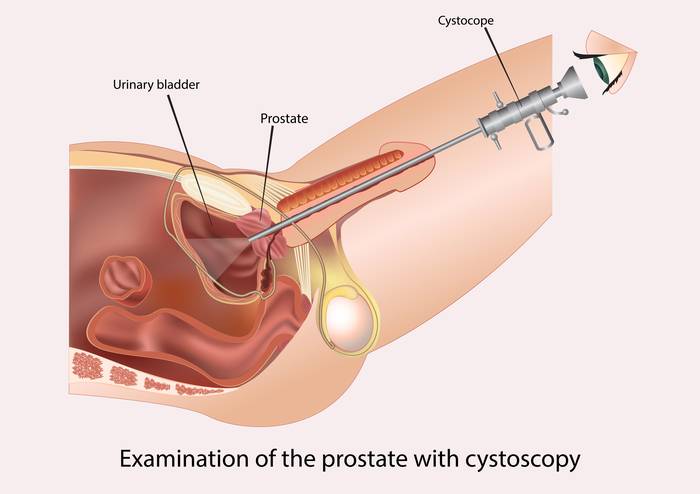
Цистоскопия – эндоскопический вид диагностики, применяемый для исследования внутренней поверхности мочевого пузыря. Метод является инвазивным, так как сопровождается проникновением специальной оптической системы (цистоскопа) в полость мочевого пузыря через уретру (мочеиспускательный канал).
По мере продвижения цистоскопа в пузырь также производится осмотр слизистых оболочек самой уретры (уретроскопия).
Цистоскопия позволяет детально рассмотреть и оценить состояние внутренних покровов мочеиспускательного канала и мочевого пузыря, выявить возможные патологии и определиться с дальнейшей лечебной тактикой.
В сравнении с привычным рентгенологическим или ультразвуковым исследованием цистоскопия является наиболее информативным диагностическим методом.
Инструменты для цистоскопии
Цистоскоп – это отдельный вид эндоскопического инструментария, который представляет собой длинную трубку, оснащенную осветительной системой. Через внутренний канал цистоскопа в мочевой пузырь подают специальную жидкость для орошения слизистых оболочек и вводят дополнительные инструменты для выполнения различных медицинских манипуляций, например, щипцы для отбора биоматериала на гистологию, диатермоэлектроды для удаления полипов, катетеры для установки их в мочеточники и т. д.
В урологической практике применяю 2 вида цистоскопов – гибкий и стандартный негнущийся (жесткий). Посредством жесткого цистоскопа врач осматривает полость мочевого пузыря через оптическую систему (глазом), а гибкий цистоскоп имеет на своем конце закрепленную видеокамеру, поэтому изображение выводится на монитор компьютера. Выбор того или иного вида инструмента зависит от цели исследования.
Показания к цистоскопии
Какой врач и для чего назначает цистоскопию
Цистоскопию мочевого пузыря назначает врач-уролог для диагностики следующих состояний:
- хронический цистит с часто повторяющимися обострениями (рецидивами);
- подозрение на мочекаменную болезнь;
- нарушения мочеиспускания, не диагностирующиеся другими способами;
- недержание мочи;
- примесь крови в моче;
- выявление в анализе мочи нетипичных клеток;
- длительные боли в области малого таза;
- повышенная активность мочевого пузыря;
- подозрение на интерстициальный (неинфекционный) цистит.
Кроме того, цистоскопия мочевого пузыря проводится для уточнения результатов стандартных методов исследования (УЗИ, рентген, КТ) при подозрении на онкологический процесс в мочевыводящих путях.
Роль цистоскопии в лечении урологических заболеваний
С помощью цистоскопии выполняется ряд лечебных манипуляций:
- остановка кровотечений;
- удаление доброкачественных и злокачественных новообразований мочевого пузыря;
- проведение щипковой биопсии;
- дробление и удаление камней;
- постановка мочеточниковых катетеров;
- рассечение стриктуры (сужения внутреннего просвета) уретры или устья мочеточника;
- удаление обструкций в мочевом пузыре.
Противопоказания
К противопоказаниям для обследования мочевого пузыря цистоскопом относятся:
- острое воспаление слизистых оболочек мочеиспускательного канала;
- обострение хронических заболеваний простаты, яичек и уретры;
- инфекционные процессы в организме, сопровождающиеся высокой лихорадкой и интоксикацией;
- свежие повреждения мочеиспускательного канала;
- кровотечения с неясной этиологией (причиной);
- нарушение проходимости уретры.
Подготовка к цистоскопии
Перед обследованием врач проводит с пациентом разъяснительную беседу, в ходе которой раскрывается суть процедуры и особенности подготовки к ней.
Возможно, потребуется отказаться на какое-то время от приема некоторых лекарственных средств: обезболивающих и нестероидных противовоспалительных препаратов, аспирина и антикоагулянтов, инсулина;
Некоторые специалисты рекомендуют накануне обследования (вечером около 22.00) принять антибактериальный препарат монурал с целью профилактики воспалительных и инфекционных осложнений после цистоскопии;
Если процедура цистоскопии будет выполняться под общим наркозом, то с утра нельзя ничего кушать. Отдельные виды местного обезболивания также требуют соблюдения этого условия;
Анализы для цистоскопии:
- общий анализ мочи;
- биохимический анализ мочи;
- кровь на свертываемость.
Их необходимо сдать за несколько дней до исследования.
Непосредственно перед процедурой обязательно провести гигиеническое обмывание наружных половых органов, а при наличии обильного волосяного покрова – сбрить его во избежание попадания отдельных волосков в мочеиспускательный канал вместе с цистоскопом.
Проведение цистоскопии
Длительность цистоскопии зависит от заболевания, типа цистоскопа и квалификации врача и может составлять от 5-10 до 45-60 минут. Выполняется процедура как в амбулаторных, так и в стационарных условиях.
И лечебные манипуляции, и диагностические анализы в ходе цистоскопии проводятся в специальном кресле, напоминающем гинекологическое: больной лежит на спине с приподнятыми и согнутыми в коленях ногами. Для удобства ноги пациента фиксируются на специальных опорах.
На заметку: для устранения болевых ощущений во время процедуры больному делают обезболивание. Это может быть местный анестетик в виде раствора или геля, который вводится непосредственно в уретру, спинальный или общий наркоз.
Выбор способа анестезии определяется целью процедуры (обследование или лечение) и индивидуальными особенностями организма человека.
Предварительно наружные половые органы пациента обрабатываются антисептиком, а трубка цистоскопа смазывается стерильным глицерином, который не нарушает прозрачность оптических сред. Сразу же после введения прибора в мочевой пузырь производится удаление из него остаточной мочи, а затем – тщательное промывание пузыря теплым фурацилином.
Для оценки вместимости мочевого пузыря его наполняют прозрачным раствором до тех пор, пока пациент не ощутит позыв к мочеиспусканию (среднее количество раствора 200мл).
Далее врач приступает к изучению полости мочевого пузыря. Исследование начинается с передней стенки, затем переходит на левую боковую, заднюю и правую боковую поверхности.
Отдельное внимание уделяется изучению треугольника Льето (область дна мочевого пузыря). Именно на этом участке чаще всего локализуются различные патологии. Также пристально рассматриваются устья мочеточников (месторасположение, количество, форма, симметричность).
После удаления цистоскопа, если применялась местная анестезия, пациент может сразу же идти домой. Если обследование проводилось под спинальным или общим наркозом, то на какое-то время больной остается в стационаре под наблюдением медработников.
Особенности проведения цистоскопии у мужчин и женщин
Цистоскопия у женщин
У женщин короткая уретра, поэтому для диагностической цистоскопии обычно применяется анестезия местная. При выполнении лечебных манипуляций, требующих больше времени, чем простой осмотр, используется регионарный (спинальный) или общий наркоз.
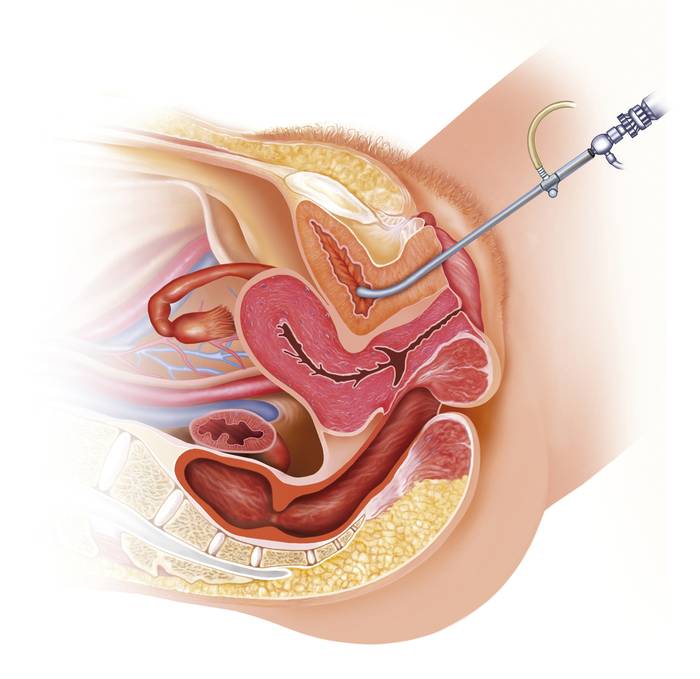
Цистоскопия у мужчин
У мужчин мочеиспускательный канал намного длиннее, и ощущения при введении цистоскопа болезненнее. Поэтому пациентам мужского пола дают общий или спинальный наркоз (независимо от цели исследования), а во время продвижения прибора по уретре с целью ее выпрямления половой член сначала поднимают, а потом приопускают. Такая техника позволяет избежать механических повреждений слизистой мочеиспускательного канала.

Хромоцистоскопия
Для получения информации о функциональности почек диагностическую цистоскопию у взрослых часто совмещают с другой процедурой – хромоцистоскопией.
Для этого исследования требуется предварительное внутривенное введение контрастного вещества, после чего врач оценивает из какого мочеточника, через какое время и с какой скоростью будет выделяться окрашенная моча.
Если появление мочи с красителем фиксируется через 3-5 минут после введения контраста в вену, то это норма. При задержке выделения до 10 минут диагностируется нарушение функции почек.
Цистоскопия у детей
Обследование детей выполняется по той же схеме, что и у взрослых. Но для детей используются специальные детские цистоскопы, диаметр которых подбирается индивидуально в соответствии с возрастом ребенка и анатомическими особенностями его уретры. В современной урологии разработаны даже цистоскопы для новорожденных малышей.
Совсем маленьким детям и слишком активным ребятам постарше процедура выполняется под общим наркозом. В других случаях используется местная анестезия.
Родителям на проведение исследования своего ребенка потребуется дать письменное согласие.
Побочные эффекты и осложнения цистоскопии
Кровь в моче после цистоскопии может наблюдаться в течение 1-2 дней. Это норма. Кроме того, жжение в уретре и болезненность при мочеиспускании также могут ощущаться несколько дней. Со временем эти симптомы исчезнут самостоятельно.
Относительно часто пациенты могут жаловаться на развитие цистита после проведения цистоскопии. Однако занос инфекции во время процедуры и последующее за этим воспаление мочевого пузыря – не всегда вина врачей. Обычно это происходит вследствие недостаточной чистоты наружных половых органов пациента.
Прокол (перфорация) мочевого пузыря может произойти в результате действий неопытного доктора, например, при отборе гистологического материала врач не рассчитал длину иглы и случайно проколол стенку мочевого пузыря.
В этом случае наблюдаются сильные боли после цистоскопии, не проходящие в течение длительного времени, уменьшение количества выделяемой мочи, примесь крови в ней, повышение температуры тела, озноб. В такой ситуации больному требуется срочная хирургическая помощь.
Если же у пациента нет никаких негативных симптомов после цистоскопии, то он в самые кратчайшие сроки возвращается к привычному для себя ритму жизни.
Одним из самых серьезных осложнений цистоскопии считается повреждение мочеиспускательного канала, в результате которого формируется ложный ход. В этом случае пациенту устанавливается цистостома – система для отведения мочи помимо уретры. Через прокол брюшной стенки в надлобковой области в мочевой пузырь вводится тонкая трубочка (катетер), по которой моча отходит в прикрепленную емкость. После проведенного квалифицированного лечения процесс нормального мочеиспускания восстанавливается, и цистостома удаляется.
Где делают цистоскопию
Цистоскопия – это очень информативная, но технически сложная процедура. Поэтому и назначается она часто, и проводится только опытными и квалифицированными врачами-урологами. Пройти обследование можно как в государственных лечебных учреждениях (поликлинических и стационарных), так и в профильных (урологических) частных клиниках.
Источник
Хотя цистоскопия – достаточно щадящий метод исследования, он всё равно оказывает воздействие на ткани. Особенно сильно это выражено после оперативной цистоскопии, при которой осмотр мочевыводящей системы сочетается с дополнительными процедурами или операциями.
Поэтому после исследования нужно соблюдать определённые ограничения, позволяющие организму быстро восстановиться.
Какие явления могут наблюдаться после процедуры цистоскопии
Кровь в моче – особенно часто появляется после процедуры, которая сочеталась с удалением полипов, дроблением камней, удалением опухолей. После них в уретре и в мочевом пузыре могут оставаться небольшие раны.
Тканям нужно восстановиться, поэтому они какое-то время кровоточат, и пациент несколько дней писает с кровью. При приеме препаратов, назначенных врачом, эти явления быстро проходят. При обильном выделении крови нужно обратиться к урологу, который назначит кровоостанавливающее лекарство.
В Университетской клинике применяются методы оперативного лечения патологий мочевыделительной системы, не сопровождающиеся выраженным кровотечением.
Боль и резь в уретре и нижней части живота, усиливающаяся при мочеиспускании вызвана воздействием аппарата на уретру и мочевой пузырь. После смотровой цистоскопии, не сопровождающейся какими-либо операциями, такое состояние проходит примерно за день, но после проведения хирургических вмешательств дискомфорт может наблюдаться дольше. Часто после цистоскопии бывает больно ходить в туалет пациентам, страдающим хроническим циститом, уретритом и другими воспалительными процессами. Если боль не проходит, нужно обратиться к врачу.
Обострение хронических заболеваний происходит у больных, страдающих хроническими патологиями мочевыводящих путей. Воспалительный процесс может обостриться из-за любой причины, в том числе из-за проведения цистоскопии. Чтобы этого избежать, нужно четко выполнять рекомендации врача.
Появление в моче мути и гноя в сочетании болезненным мочеиспусканием говорит об инфекции. У больных может подниматься температура.
В Университетской клинике чётко отлаженная система проведения цистоскопии и применение современных аппаратов сводят вероятность инфекции практически к нулю. Поэтому основная причина инфекций – пренебрежение приемом антибиотиков и невыполнение врачебных рекомендаций.
Как быстрее восстановиться после цистоскопии и избежать осложнений
- Чтобы не было больно писать, рекомендуется отказаться от солёной, пряной, острой пищи и алкоголя, включая пиво.
- Для предупреждения инфекции назначаются антибиотики, которые начинают принимать перед эндоскопией и продолжают пить после неё. Общий курс составляет 7-10 дней.
- Больному следует избегать перегреваний, особенно если процедура сопровождалась какими-либо дополнительными воздействиями. Поэтому до исчезновения неприятных ощущений нельзя купаться в бане, посещать сауну, принимать горячие ванны.
- До полного восстановления тканей нежелательно заниматься спортом, поднимать тяжести и подвергать организм физическим нагрузкам.
- Половую жизнь мужчинам и женщинам можно возобновить после исчезновения всех неприятных симптомов и посещения уролога.
- После проведения цистоскопии нужно тщательно следить за гигиеной половых органов, чтобы не допустить проникновения микробов внутрь уретры.
После проведения процедуры врач назначает повторный прием. Уролога нужно посетить, чтобы узнать результаты исследований и получить рекомендации по дополнительной диагностике и лечению выявленных заболеваний.
При возникновении любых неприятных симптомов и возникновении вопросов, касающихся состояния после цистоскопии, нужно обратиться к врачам Университетской клиники. Специалисты посоветуют, как быть в том или ином случае, и при необходимости назначат нужные препараты и процедуры.
Поделиться ссылкой:
Источник
В ответ на комментарий Екатерина Шишова
на данным момент пиелоэктазия одной почки 13 мм (в течении года почти неизменна динамика) провели урографию без наркоза- гидронефроз не подтвердился. скоро будут делать цистографию для подтверждения или опровержения рефлюкса, так вот сказали что если Рефлюкс есть, то после 3 дня будут давать антибиотики, если нет – но не будут……вот этот момент меня и смущает!!!?
↑ Перейти к этому комментарию
Пузырно мочеточниковый рефлюкс
Пузырно мочеточниковый рефлюкс у детей
URODOCTOR.ru – 2006
Пузырно мочеточниковый рефлюкс это патологическое состояние, при котором происходит обратный заброс мочи из мочевого пузыря в мочеточник. В норме на границе между мочеточником и мочевым пузырем функционирует, заложенный природой специальный жом, препятствующий обратному току мочи.
Пузырно мочеточниковый рефлюкс может быть врожденным и приобретенным. У детей может встречаться как первый, так и второй вид пузырно мочеточникового рефлюкса.
Причинами врожденного пузырно мочеточникового рефлюкса могут быть различные аномалии развития мочеполовой системы: пороки устья мочеточника, короткий отдел мочеточника, располагающйся в стенке мочевого пузыря, уретероцеле, дивертикулы мочевого пузыря, контрактура шейки мочевого пузыря (болезнь Мириона), нейрогенный мочевой пузырь и др.
Пузырно мочеточниковый рефлюкс, связанный с длительным наличием инфекции мочевых путей, травмой мочевого пузыря, опухолью мочевого пузыря и т.д. относят к приобретенному.
Пузырно мочеточниковый рефлюкс выявляется при обследовании у каждого четвертого ребенка с воспалительными заболеваниями мочевой системы.
Как же проявляется пузырно мочеточниковый рефлюкс?
У детей раннего возраста пузырно мочеточниковый рефлюкс не имеет какого либо особенного течения. Он маскируется проявлениями пиелонефрита и цистита. У старших детей отмечаются боли в пояснице или животе, которые могут появляться во время мочеиспускания. Также пузырно – мочеточниковый рефлюкс может сочетаться с хронической почечной недостаточностью.
Такие «маски» затрудняют постановку урологом диагноз пузырно мочеточникового рефлюкса.
Обследование детей при подозрении на наличие пузырно мочеточникового рефлюкса включает в себя следующие этапы: анализы крови и мочи, ультразвуковое исследование, динамическая нефросцинтиграфия, урофлоуметрия, экскреторная урография, микционная цистуретрография (последние два у детей до 7 лет проводятся в стационаре). По показаниям могут быть использованы и другие методы, помогающие в постановке диагноза.
В настоящее время существует много видов пузырно мочеточникового рефлюкса, однако наиболее ценное разделение его по степени нарушения функции почки. В соответствии с этим выделяют три степени пузырно – мочеточникового рефлюкса. Также следует отметить, что при длительном существовании пузырно мочеточникового рефлюкса возникают такие осложнения как пиелонефрит, гидронефроз, хроническая почечная недостаточность.
В итоге, принимая во внимание степень пузырно мочеточникового рефлюкса и наличие или отсутствие осложнений, подбирают соответственное лечение. Так при 1 степени – лечение консервативное, при 2 и 3 степени – чаще оперативное.
Если причиной пузырно мочеточникового рефлюкса стало наличие воспалительного процесса в мочевом пузыре, то проводят комплексное лечение, направленную на устранение воспалительного процесса. С помощью такого лечения пузырно мочеточниковый рефлюкс удается ликвидировать у 83,2 % детей, а добиться снижения его выраженности у 16,7 %. При наличии такого осложнения как гидронефроз положительный эффект от консервативной терапии наблюдается у 60 % детей.
При 2 и 3 степени пузырно мочеточникового рефлюкса выполняют специальные антирефлюксные операции. Положительный результат оперативного лечения пузырно мочеточникового рефлюкса у детей регистрируется в 93 – 97 % случаев.
Все дети после лечения должны наблюдаться урологом на протяжении 3-5 лет и периодически подвергаться контрольному обследованию.
Источник
