Температура и лейкоциты в крови ребенок 2 года

Показатели анализа крови детей очень важны, так как позволяют оценить, здоров ли ребенок или у него есть какое-либо заболевание, требующее медицинской помощи. Одним из важнейших показателей выступает количество лейкоцитов. В зависимости от разных патологий и внешних факторов это количество может меняться. В каких случаях определяют лейкоциты ниже нормы и опасно ли это для здоровья ребенка?

Какое количество считают пониженным
Лейкоцитами называются белые кровяные клетки, защищающие организм от разных неблагоприятных факторов, например, инфекций. Их число может изменяться в течение дня, после физической нагрузки, изменений температурного режима, приема пищи и других факторов. При этом нижней границей нормы у ребенка считают:
Лейкопению диагностируют при снижении показателя более чем на 2 х 109/л от возрастной нормы.

Причины лейкопении
Снижение числа белых клеток крови бывает обусловлено:
- Нехваткой веществ, которые требуются для образования таких кровяных клеток. К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина.
- Разрушением белых кровяных клеток, которое могут вызвать бактериальные инфекции, лекарственные препараты, токсины и многие другие факторы.
- Иммунным ответом на вирусную инфекцию, при котором лейкоциты перемещаются в пораженные вирусом ткани, а в кровотоке их становится меньше, хотя в целом число лейкоцитов в организме не понижается.
- Нарушением функции костного мозга. Выработка в нем лейкоцитов может угнетаться некоторыми генетическими болезнями, опухолевым процессом, ядами, ионизирующим облучением, химиотерапией и аутоиммунными процессами.
Советуем посмотреть познавательное видео, в котором освещается проблема пониженного уровня лейкоцитов у детей:
Лейкопения наблюдается:
- При вирусных инфекциях, например, ветряной оспе, мононуклеозе или краснухе. Пониженный показатель при таких болезнях отмечают и некоторое время после выздоровления.
- При гиповитаминозе, а также при недостаточном питании (голодании).
- При пониженном артериальном давлении.
- При апластической анемии.
- При гнойных инфекциях и септическом поражении.
- В последних стадиях опухолей, а также при остром лейкозе.
- При системных заболеваниях. Лейкопению отмечают при ревматоидном артрите, а также при волчанке.
- После лечения цитостатическими препаратами, которые наиболее часто назначают при опухолях. Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств.
- После воздействия радиационного излучения. Такие лучи угнетают выработку лейкоцитов, поэтому их снижение будет при радиотерапии или лучевой болезни.
- При выраженной аллергии (анафилактическом шоке).
- При эндокринных болезнях, например, при поражениях щитовидной железы (гипотиреозе) или при сахарном диабете.
- При гиперфункции селезенки, в результате чего кровяные клетки разрушаются в большем количестве.

Изменения лейкоцитарной формулы
Помимо оценки общего количества белых кровяных клеток врачи обращают внимание и на соотношение их разных видов, которое называют лейкоцитарной формулой. Если у ребенка снижен процент нейтрофилов, такое состояние называется нейтропенией. При снижении числа лимфоцитов диагностируется лимфоцитопения, а при более низком показателе эозинофилов или моноцитов речь идет, соответственно, о эозино- или моноцитопении.
Оценка лейкоформулы и ее изменений помогает в диагностике разных болезней. Например, лейкоциты и нейтрофилы понижены у ребенка при ветряной оспе, а лейкоциты и лимфоциты снижаются при иммунодефиците или туберкулезе.

Наиболее частые причины понижения числа отдельных форм лейкоцитов представлены в таблице:
Симптомы
Сам по себе низкий уровень лейкоцитов является бессимптомным состоянием, однако понижение числа таких клеток крови сказывается на иммунитете ребенка, поэтому родители отметят более частые вирусные инфекции. Если пониженные лейкоциты выступают одним из симптомов болезни, то у ребенка может быть лихорадка, озноб, тахикардия, озноб, головокружения, слабость, головные боли, увеличенные лимфоузлы и другие симптомы.

Что делать
Если лейкопению обнаружили у ребенка во время планового обследования, нужно обратиться с результатами анализа к врачу и пройти более детальное обследование. При незначительном снижении показателя и обнаружении гиповитаминоза ребенку назначат витаминные препараты и откорректируют рацион.
Если дополнительные обследования подтвердили какое-либо заболевание, врач назначит требуемое медикаментозное лечение.
Как только основная болезнь будет вылечена и ребенок пойдет на поправку, в течение нескольких недель число лейкоцитов восстановится.
Родителям следует знать, что сниженные лейкоциты являются фактором риска для «присоединения» инфекции, поэтому им следует уделить внимание таким нюансам:
- Всю еду для ребенка следует подвергать тщательной термической обработке, а овощи и фрукты – мыть, после чего очищать.
- Не давайте ребенку некипяченую воду или сырое молоко.
- Фермерскую продукцию временно отмените и покупайте для ребенка молочные продукты в заводских упаковках.
- Направляясь в общественные места, надевайте ребенку защитную маску.
- Исключите контакты с болеющими людьми. Если мама или другой близкий родственник заболеет ОРВИ, то они должны носить маску, чтобы не представлять опасность для ребенка с лейкопенией.

Подробнее о клиническом анализе крове смотрите в передаче доктора Комаровского.
Источник
Пониженный показатель лейкоцитов в анализе крови – распространенное явление. Низкое значение может напомнить о недавно перенесенной простуде или же быть признаком серьезной болезни. Именно лейкоциты ответственны за иммунные процессы в организме и препятствуют развитию инфекции. Разберемся, почему возникает лейкопения, может ли она быть опасна для ребенка и какие существуют способы нормализации показателей крови.
Роль лейкоцитов
Лейкоциты – это клетки крови, которые содержат ядро и не имеют цвета, из-за чего они носят название «белых клеток». Их основная задача заключается в защите организма от болезнетворных микроорганизмов, атакующих его извне или изнутри. За их выработку отвечает красный костный мозг, они присутствуют абсолютно во всех жидкостях организма. Лейкоциты активно перемещаются в плазме и обладают способностью проникать сквозь стенки капилляров.
Когда происходит формирование лейкоцитов, их основная часть остается в костном мозге, остальные разносятся по тканям и прикрепляются к стенкам сосудов. При возникновении инфекции они все устремляются к месту поражения. В норме в образце для анализа лейкоциты должны присутствовать в минимальном количестве. Если они повышены или снижены, это свидетельствует о патологии, развивающейся в организме.
Выделяют 5 видов лейкоцитов, каждый из которых играет определенную роль:
- Лимфоциты – составляют 40% от общего количества белых клеток. Они отвечают за состояние иммунитета и борются с чужеродными микроорганизмами.
- Нейтрофилы – погибают, поглощая и уничтожая патогенные бактерии. Способны существовать в тканях с ограниченным доступом кислорода. Скопление отмерших нейтрофилов образует гной.
- Базофилы – борются с воспалительным процессом и предотвращают тромбообразование (рекомендуем прочитать: базофилы у ребенка: в связи с чем может быть повышен уровень их содержания в крови?). Содержат факторы для агрегации тромбоцитов, участвуя в остановке кровотечений.
- Эозинофилы – внедряются внутрь инфекционной клетки, чтобы выделить специальные ферменты и уничтожить ее. Часто скапливаются в очаге аллергической реакции.
- Моноциты – борются с атаками паразитов и блокируют развитие опухолей. Эти кровяные тельца способствуют нормальному восстановлению и делению клеток.
Нормальное содержание лейкоцитов в крови у ребенка
Чтобы выяснить наличие заболевания, доктор направляет пациента на общий анализ крови (ОАК). Это удобный способ диагностики, позволяющий выявить недуг на начальном этапе развития. Число белых клеток у детей сильно отличается от показателей, которые являются нормой для взрослых. Более того, количество лейкоцитов у грудничка и ребенка 5 или 15 лет будет неодинаковым.
В первые дни после рождения содержание лейкоцитов в крови новорожденного повышено за счет процесса адаптации к жизни вне утробы матери, гормонов, проникших через плаценту, и сгущения крови. Далее происходит снижение количества белых клеток и меняется состав лейкоцитарной формулы. Нормы лейкоцитов по возрасту представлены в таблице:
| Возраст ребенка | Нормальные значения (x109 ед/л) |
| Новорожденные 1-5 день | 8-24,5 |
| 1 месяц | 6-19 |
| Полгода | 5,5-17 |
| Год | 6-17,5 |
| 2 года | 6-17 |
| 4 года | 5,5-15,5 |
| 6 лет | 5-14,5 |
| 8 лет | 4,5-13,5 |
| 10 лет | 4,5-13 |
| 16 лет | 4 -13 |
ОАК проводится при наличии жалоб у пациента, а также на профилактическом осмотре, перед вакцинацией и хирургическим вмешательством. Новорожденным анализ проводят ежемесячно в обязательном порядке. Полученные в ходе исследования данные могут быть полезны при назначении терапии заболеваний, находящихся в острой форме, и отслеживании динамики хронических недугов.
Возможные причины снижения уровня лейкоцитов
Белые кровяные клетки являются своеобразным барьером между организмом человека и бактериальными или вирусными агентами. Если их число снижено, это говорит о проблемах с иммунитетом.
Снижение лейкоцитов, или лейкопения – распространенное состояние у пациентов, но оно встречается реже, чем лейкоцитоз – увеличение их количества. Уменьшение числа лейкоцитов происходит по ряду причин:
- вирусные заболевания, угнетающе действующие на процесс образования белых клеток;
- недавно перенесенные корь, грипп, герпес (параллельно снижаются гемоглобин и эритроциты);
- истощение организма;
- несбалансированное питание;
- бактериальные инфекции (туберкулез, тиф, бруцеллез и др.);
- стресс и эмоциональная нестабильность;
- чрезмерная физическая активность;
- анафилактический шок;
- плохая наследственность;
- гормональная перестройка;
- прием некоторых препаратов (сульфаниламиды, антибиотики и т. д.);
- аутоиммунные болезни;
- злокачественные опухоли и метастазы;
- сбой в работе печени и селезенки;
- недостаток витамина B;
- нарушения функционирования щитовидной железы;
- сепсис;
- поражение костного мозга (сопровождается уменьшением числа тромбоцитов и эритроцитов) (см. также: низкий уровень тромбоцитов в крови у ребёнка: причины, последствия).
Иногда причиной низкого уровня белых клеток становится интоксикация при постоянном проживании на территории с загрязненной токсинами экологией.
Если лейкоциты полностью отсутствуют в образце для анализа, это значит, что человек получил серьезную травму – лейкоциты скапливаются у травмированного участка, стараясь предотвратить проникновение инфекции.
Чем опасна лейкопения?
Пониженное содержание белых клеток (меньше 4,5 г/л) вызывает тревогу у специалистов. Их недостаток сигнализирует об отсутствии защиты организма от возбудителей заболеваний.
У новорожденных часто отмечается транзиторная лейкопения, при которой общее число белых телец крови остается нормальным, а количество эозинофилов, нейтрофилов и базофилов снижено до 5-15%. При этом ребенок полностью здоров, и качество работы костного мозга остается на прежнем уровне. Причина заболевания – антитела, внутриутробно перешедшие к малышу от матери. К 4 годам лейкоцитарная формула нормализуется.
Однако у детей постарше лейкопения проявляется снижением иммунитета, который грозит:
- появлением фурункулов;
- стоматитом и пародонтитом (присутствуют почти у всех малышей с лейкопенией);
- отставанием в росте;
- плохим набором массы тела.
Если число лейкоцитов у ребенка находится в пониженном состоянии долгое время, могут появиться осложнения:
- уменьшение количества тромбоцитов, что может спровоцировать кровотечение;
- развитие пневмонии и других заболеваний органов дыхания;
- агранулоцитоз, сопровождающийся некротической ангиной, язвами на коже;
- развитие анемии, при которой снижается число белых клеток, эритроцитов и гемоглобина;
- проникновение инфекции в печень, что провоцирует образование абсцесса;
- поражение костного мозга – алейкия;
- сепсис;
- быстрое развитие инфекционного недуга, тяжело поддающегося терапии.
При лейкопении у ребенка возрастает риск заражения вирусами, бактериями и грибами. Также дети с пониженными лейкоцитами больше подвержены онкологическим болезням.
Клиническая картина
Характерные признаки, сигнализирующие о лейкопении, отсутствуют. Однако на фоне развивающегося без иммунного ответа недуга возникают следующие симптомы:
- высокая температура в первые несколько суток заболевания и лихорадка;
- появление периодических головных болей;
- осиплость голоса;
- общее истощение;
- учащение пульса;
- нарушение сна.
При стабильном снижении числа белых клеток крови у ребенка отмечается увеличение селезенки и лимфоузлов. Его постоянно сопровождают слабость, беспокойство и головные боли. Если лимфоцитов мало вследствие химиотерапии, дополнительно наблюдается бледность кожи. На понижение их уровня также может указывать вялое протекание любого недуга или долгий период восстановления после простуды.
Особенности диагностики и лечения
Сегодня есть возможность своевременно выявить лейкопению и не допустить ее перетекания в тяжелую форму. В лаборатории проводят общий анализ крови, расписывая показатели лейкоцитарной формулы. Важными значениями в ней является количество каждого из пяти типов лейкоцитов. На лейкопению указывают показатели:
- лейкоцитов менее 4,5 г/л (при этом соотношение лимфоцитов нормальное);
- повышение числа лимфоцитов;
- уменьшение количества гранулоцитов до 1,5 г/л и ниже.
Лаборанты должны четко знать принципы изменения соотношения лимфоцитов к гранулоцитам, поскольку у малышей с полугода до 6 лет оно сильно меняется, что иногда случайно принимается за заболевание. При необходимости специалисты назначают дополнительные анализы: биохимическое исследование крови и забор спинномозговой жидкости.
Увеличение числа лейкоцитов возможно при соблюдении диеты и терапии с использованием медикаментов и народных средств. Помочь организму восстановить баланс кровяных клеток помогает рацион.
В меню следует включить продукты:
- сельдерей;
- спаржа;
- брокколи;
- тыква;
- бобовые;
- брюссельская капуста;
- морепродукты;
- мясо кролика и индейка;
- печень трески;
- цитрусовые фрукты;
- молочные продукты с низким процентом жиров.
Рацион необходимо насытить белковыми продуктами и углеводами, а жиры – исключить. На время терапии стоит полностью отказаться от жирного мяса, рыбы и субпродуктов.
Чтобы предпринимать меры для увеличения числа лейкоцитов, необходимо выяснить причину их уменьшения в крови. После постановки диагноза могут быть назначены:
- витамины группы B при диагностировании их дефицита;
- препараты для улучшения работы поджелудочной железы, если выявлен сахарный диабет;
- терапия АРВТ при ВИЧ-инфекции.
Из числа общих препаратов часто используют корректоры, модуляторы и стимуляторы иммунитета: Бронхомунал, Ликопид, Тимоген, а также растительные средства – Иммунал, женьшень. Стимулируют обменные процессы в крови, ускоряют регенерацию и активируют клетки костного мозга медикаменты Пантоксил, Ленограстим, Метилурацил. Их часто используют после химиотерапии. Медикаментозная терапия такими сильными препаратами проводится только в стационарных условиях.
Повысить лейкоциты можно самостоятельно с использованием средств народной медицины. Лучшим из них является мумие, которое нужно принимать трижды в день, увеличивая дозировку каждые 10 суток: сначала 0,2 г, затем 0,3 и 0,4 г. После прохождения месячного курса необходим 10-дневный перерыв. Есть и другие проверенные рецепты:
- Сварить 50 г неочищенного овса в 100 мл воды (кипятить 5 минут). Настоявшийся отвар дают малышам перед приемом пищи по 1 ч. л.
- Смешать нарезанные листья алоэ с 1 ч. л. меда и настоять сутки. Полученный сок развести в 250 мл воды и предлагать малышу по 1 ч. л. в день.
- Залить в термос 250 мл кипятка и добавить в него горсть шиповника. Чай можно пить ежедневно.
Меры профилактики
Единственный способ, который позволяет предупредить развитие серьезных болезней – прохождение планового обследования. Груднички сдают кровь ежемесячно, школьники – раз в год.
Для предотвращения снижения лейкоцитов необходимо:
- оберегать ребенка от контакта с больными людьми, чтобы предотвратить угнетение находящегося на стадии становления иммунитета;
- соблюдать правила прикорма;
- составить режим дня и обеспечить сбалансированное питание;
- придерживаться инструкции при дозировке препаратов;
- проводить процедуры закаливания для ребенка;
- периодически давать малышу аскорбиновую кислоту и витаминные комплексы;
- долго гулять с ним на улице;
- обеспечить физические нагрузки согласно возрасту;
- предотвращать переохлаждения;
- своевременно устранять любые заболевания.
Анализ крови очень важен в профилактических целях, но для получения правдивого результата его нужно сдавать натощак. Если обнаружено снижение лейкоцитов, этот процесс нужно контролировать.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Кровь – главный поставщик кислорода, питательных веществ и гормонов к клеткам и тканям всего организма. Помимо этого, она очищает клетки от СО2, продуктов обмена. Кровь состоит из целого ряда форменных элементов: эритроцитов (красные кровяные тельца), тромбоцитов и лейкоцитов (белые кровяные тельца).
Лейкоциты (от leucos — белый, cytos — клетка) – особые универсальные клетки с ядром, что способны просачиваться через стенки самых мелких сосудов, и направляться в пораженные места, которые нуждаются в защите. Работа лейкоцитов состоит в том, что они на месте нейтрализуют любые патогенные агенты, которые провоцируют инфекционные процессы.
Виды лейкоцитов
Лейкоциты могут быть зернистой и незернистой структуры:
- Гранулоциты – клетки зернистые, имеют большие размеры. К ним относятся: базофилы, эозинофилы, нейтрофилы.
- Агранулоциты – мелкие незернистые клетки, они представлены моно- и лимфоцитами.
Лейкопоэз (образование лейкоцитов) происходит в селезенке и красном костном мозге, печени. В гландах и лимфоузлах происходит репликация некоторых видов лимфоцитов. Разрушение этих клеток происходит в печени и селезенке.
Все лейкоциты подразделены на 5 больших групп, каждая из которых имеет свою функцию. Т.е. они, несмотря на различие морфологии, функционируют как защитники организма:
- Иммунный ответ определяется лимфоцитами.
- Аллергены под влиянием базофилов, которые их обезвреживают.
- Им помогают эозинофилы, также они препятствуют росту атипичных клеток.
- Нейтрофилы занимаются фагоцитозом патогенов и токсинов.
- Моноциты обладают активностью против микробов, паразитов.
Лейкоциты под микроскопом после окраски имеют голубоватый цвет.
Роль различных видов лейкоцитов подробно
Защитная функция лейкоцитов работает по тем же механизмам, что и у взрослых. Суть лейкоцитарной формулы заключается в дифференциальном разделении общего числа клеток в анализе на пять классов.
Получаемая картина дает полное представление, о преобладании каких видов WBC идет речь. Изучение представителей разных лейкоцитов позволяет выявить не только наличие болезни, но и степень ее тяжести в случае инфекционной патологии, лейкозов и пр.
Нейтрофилы (NEUT) – это первейшие защитники от инфекций. Это самая большая группа гранулоцитов. В крови они находятся на разной стадии созревания (юные, молодые, зрелые). Главная их задача – борьба с бактериями. Дело в том, что они вырабатывают пептиды – особые антимикробные вещества. Также они способны заниматься фагоцитозом чужеродных небольших тел. Кроме этого, нейтрофил способен к нетозу (акт самопожертвования на поле брани с бактериями).
В случае инфекции нейтрофилы скапливаются в месте внедрения бактерий в организм и борются с ними. Гибель эритроцитов – это гной. При росте нейтрофилов оказывается, что бактерии проникли в организм. В ответ на это происходит такая активная выработка сегментоядерных нейтрофилов, что они даже не успевают до конца созреть, поэтому циркулируют в крови в незрелой форме.
Такое состояние указывает на активную работу защитных сил организма по устранению инфекции. Также нейтрофилы увеличиваются при обширных ожогах, онкопатологии красного костного мозга.
Норма лейкоцитов в крови у детей 2 лет (нейтрофилы) в среднем 3,5, диапазон – от 1,5 до 8,5.
Эозинофилы – это гранулоциты, что защищают организм малыша от паразитов, аллергенов. Они фагоцитируют мелкие частицы. Эозинофилы (EO) – клетки, удаляющие избытки гистамина, который массово выбрасывается в кровь при аллергических реакциях. При гельминтозах эозинофилы проникают в просвет кишечника и разрушаются там. Но при этом они выделяют токсичные для гельминтов вещества.
Базофилы (BASO). От них зависит проницаемость клеточных мембран и развитие любых аллергических реакций. Они редко повышаются, только в случае аллергического шока, потому что запускают немедленную аллергическую реакцию в организме. Их количество немногочисленно. Они действуют как скорая помощь для организма: произошло ли отравление, укус змеи или др. Они первыми прибывают на место происшествия.
Лимфоциты (LYMPH). Их основная работа заключена в выявлении чужаков, особенно вирусов. Также они ответственны за мутации клеток. Относятся к агранулоцитам, отвечают за иммунные реакции организма, способны синтезировать антитела и обеспечивать гуморальный иммунитет. Ребенка они защищают от вирусных инфекций. Всю информацию о чужеродных агентах лимфоциты получают от макрофагов, которые циркулируют по организму, и собирают все подозрительные частички.
Моноциты (MONO) присутствуют во всех тканях организма, находятся в незрелом состоянии. Активация их функции происходит при превращении их в макрофаги (большие подвижные клетки). Также относятся к агранулоцитам, они крупные, способны поглощать бактерии и мертвые клетки с целью удаления их из организма ребенка. Макрофаги очень полезны для лимфоцитов в осуществлении иммунных реакций.
Плазматические клетки – самая малочисленная группа, они занимаются синтезом антител. В норме они есть только у детей.
От чего зависит число лейкоцитов
Число лейкоцитов может меняться по причинам физиологическим и патологическим. Причины патологические – наличие заболеваний, особенно воспалительного характера.
К физиологии относится возраст, максимальное число лейкоцитов у новорожденного, по мере роста и развития малыша их число постепенно снижается.
Для каждого возраста есть свои значения, поэтому созданы специальные таблицы. Например, нормы лейкоцитов у детей в 2 года и в 5 лет будут отличаться.
Перепады температур также вызывают изменение числа лейкоцитов, например, прием горячей ванны.
Прием пищи. В течение 2-3 часов после еды лейкоцитоз будет отмечаться обязательно. Вот почему сдавать кровь надо натощак.
Физическая активность ребенка. После подвижных игр, бега лейкоцитов всегда больше. Это же относится и к эмоциональному напряжению ребенка: плач, испуг.
Как отмечают специалисты в отзывах, норма лейкоцитов в крови у детей в 2 года сразу увеличивается при плаче, беге, во время проведения анализов. Матери не могут понять, почему врачи всегда подробно выспрашивают о поведении и состоянии ребенка на момент сдачи крови.
Как сдавать анализ правильно
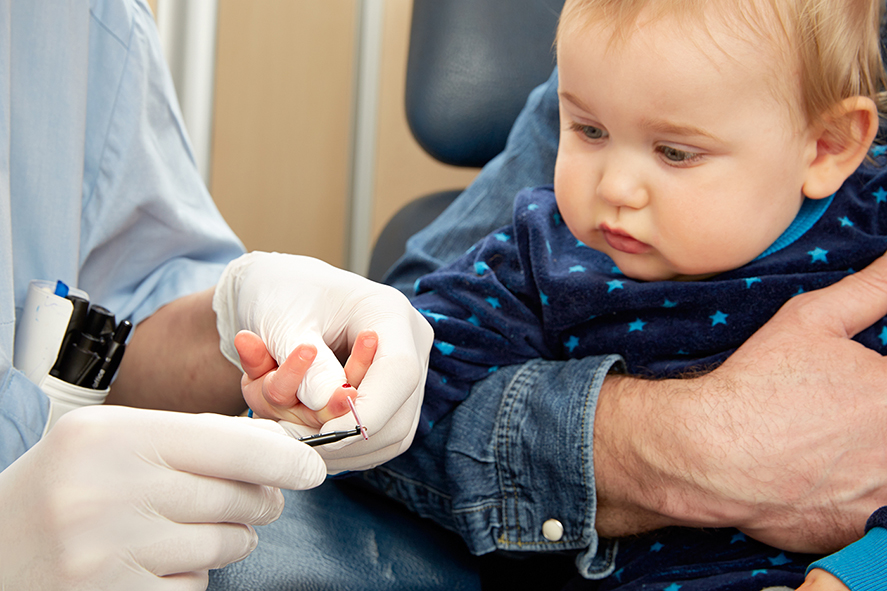
Перерыв в приеме пищи должен быть не менее 8 часов. У грудничков он должен составлять минимально 2 часа. Не стоит разрешать своему чаду носиться по коридору поликлиники в ожидании входа в лабораторию.
В поликлинику лучше прийти заблаговременно, и до сдачи крови спокойно посидеть в коридоре 15-20 минут. Ребенок не должен плакать или переживать перед анализами. Также нельзя заходить в кабинет для сдачи крови сразу после прихода с улицы, чтобы не возникло перепада температур.
Как определяют число лейкоцитов
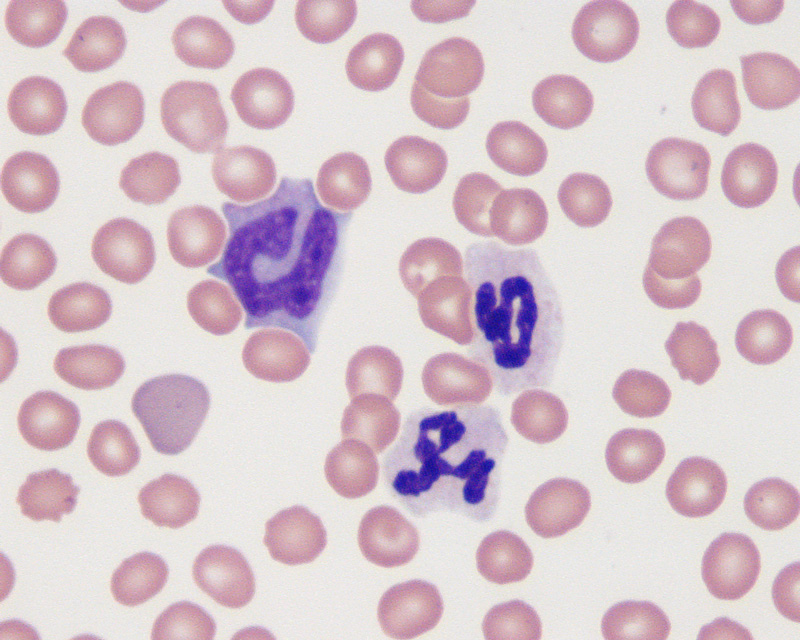
При сдаче крови определяются все ее форменные элементы и показатели. Кровь берется из пальца, у младенца – из пятки или из вен головы. Определение числа разных видов лейкоцитов и отображение их в процентном соотношении называется лейкоцитарной формулой. Это нужно для диагностики конкретных заболеваний.
Например, норма лейкоцитов в крови у детей до 1 года в процентах будет указана на одном бланке, и выглядеть примерно следующим образом:
- число лейкоцитов – 11,4;
- нейтрофилы – 3,5 (31%);
- лимфоциты – 7 (61%);
- эозинофилы – 0,3 (3%);
- моноциты – 0,6 (5%).
Формула определяется при помощи камеры Горяева, которая автоматически подсчитывает любой заданный вид с большой точностью.
По возрасту
Она отображает данные по крови, начиная с первого дня жизни ребенка. Это очень удобно для врачей.
Картина крови у детей резко отличается от таковой у взрослых. Например, если норма лейкоцитов в крови у детей в 2 года доходит до 16,5 у взрослого – это картина лейкоцитоза.
С возрастом показатели лейкоцитов постепенно снижаются, приближаясь к показателям у взрослых. Например, если норма лейкоцитов у детей в 2 года в максимальном размахе составляет 17, то в 5 лет – уже 12,3.
Но не следует понимать это так буквально. Снижение плавное и постепенное, именно поэтому в таблицах показания объединены по некоторым годам. Т.е. указывается, например, норма лейкоцитов у детей в 2 и 3 года, 5-6 лет и т.д.
И не следует думать, что референсные (средние) значения в 4 года будут разительно отличаться от нормы лейкоцитов в крови у детей в 3 года.
Только в пубертатном периоде показатели уже равны взрослым нормам – диапазон лейкоцитов составляет от 4,2 до 9. Это указание на достаточно сформированный иммунитет. Это только общее число лейкоцитов, а в анализе учитывается вся их неоднородность.
Лейкоциты выше нормы

Повышение нормы называется лейкоцитозом. Его выраженность напрямую связана с активностью патологии. Например, норма лейкоцитов у детей в 2 года превысила показатели 17. Врач может уверенно говорить об инфекционном заболевании у малыша.
А вот норма лейкоцитов в крови у детей в 4 года выглядит уже иначе, и цифры патологии также будут другие:
- лейкоциты не должны превышать в максимуме 15,5;
- нейтрофилы в норме – не выше 8,5;
- лимфоциты – 8;
- моноциты и эозинофилы – 0,5.
При значительном лейкоцитозе кровь загустевает и становится вязкой. Это может приводить к появлению некоторых общих патологических признаков, например, к расстройствам зрения, повышению АД, цефалгиям.
Норма лейкоцитов в крови у детей 4 лет максимально не должна превышать 15, в противном случае это тоже расценивается, как лейкоцитоз.
Причины лейкоцитоза
Причинами лейкоцитоза выступают:
- Бактериальные инфекции (ангина, пневмонии, аппендицит и мн. др.).
- Хронические воспалительные заболевания – артриты, пиелонефриты, колиты.
- Вирусные инфекции: гепатит, грипп, ОРВИ, краснуха, менингиты и пр.
- Аллергии.
- Грибковые инфекции и паразиты.
- Аутоиммунные процессы: СКВ, БА, ревматизм.
- Травмы либо ожоги.
- Потеря крови в результате кровотечений, гемолитической анемии.
- Удаление селезенки.
- Нейробластомы, лейкозы, опухоли, радиация вызывают и поражение костного мозга, что не может не отразиться на состоянии лейкоцитов.
- Прием иммуностимуляторов.
Симптомы лейкоцитоза
Кроме указанных выше проявлений, у многих детей лейкоцитоз проявляется температурой и ознобом, снижением аппетита, слабостью, потливостью, суставными и мышечными болями и др. симптомами, характерными для конкретных заболеваний. Родителей всегда интересует вопрос, как лейкоциты можно снизить. Элементарно: нужно лечить возникшее заболевание.
Лейкоциты ниже нормы
Норма лейкоцитов в крови у детей 2 лет и других возрастов может и снижаться, тогда это называют лейкопенией. Она уже не может носить физиологического характера, а свидетельствует только о серьезном заболевании. Почему? Потому что указывает на снижение, в первую очередь, иммунитета. Лейкоцитов – защитников, способных бороться с патогенами, оказывается недостаточно.
Причины лейкопении

Если норма лейкоцитов в крови у детей в 5 лет по содержанию эозинофилов и базофилов составляет 1 и 0,5 соответственно, то при лейкопении они исчезают полностью. Причин лейкопении может быть довольно много:
- патология костного мозга;
- гиповитаминозы и истощение;
- дефицит макро- и микроэлементов;
- лейкемия;
- прием некоторых лекарств;
- радиация;
- хронический вирусный гепатит;
- мегалобластная анемия;
- отравления;
- вирусные инфекции: ветрянка и краснуха в периоде выздоровления;
- анафилактический шок;
- аутоиммунные заболевания, СКВ;
- миелодиспластический синдром у детей возникает очень редко, но имеет место быть.
Характерное отличие – полное отсутствие клиники и дефицит какого-либо одного или нескольких подвидов лейкоцитов.
Симптомы лейкопении
Отклонения от нормы лейкоцитов у детей в 2 года и старше характерных признаков не имеют, но зато это грозит присоединением инфекций. Они уже и будут проявляться лихорадкой, учащением пульса, слабостью, лимфаденопатией, головокружением и пр.
Что делать
При выявлении лейкопении необходимо дополнительно обследовать ребенка, чтобы выявить случайность или действительное наличие снижения лейкоцитов.
Если лейкопения незначительна, и имеются признаки авитаминоза, педиатр просто назначит усиленное питание и применение витаминных препаратов. При обнаружении какого-то конкретного системного заболевания назначается лечение.
Тогда после выздоровления и закрепления иммунитета лейкоциты восстанавливаются до своей нормы. Лейкозы в прогнозе зависят от своевременности выявления, и лечение при них требует нескольких лет.
Источник
