Ребенок покрылся весь пятнами температуры нет
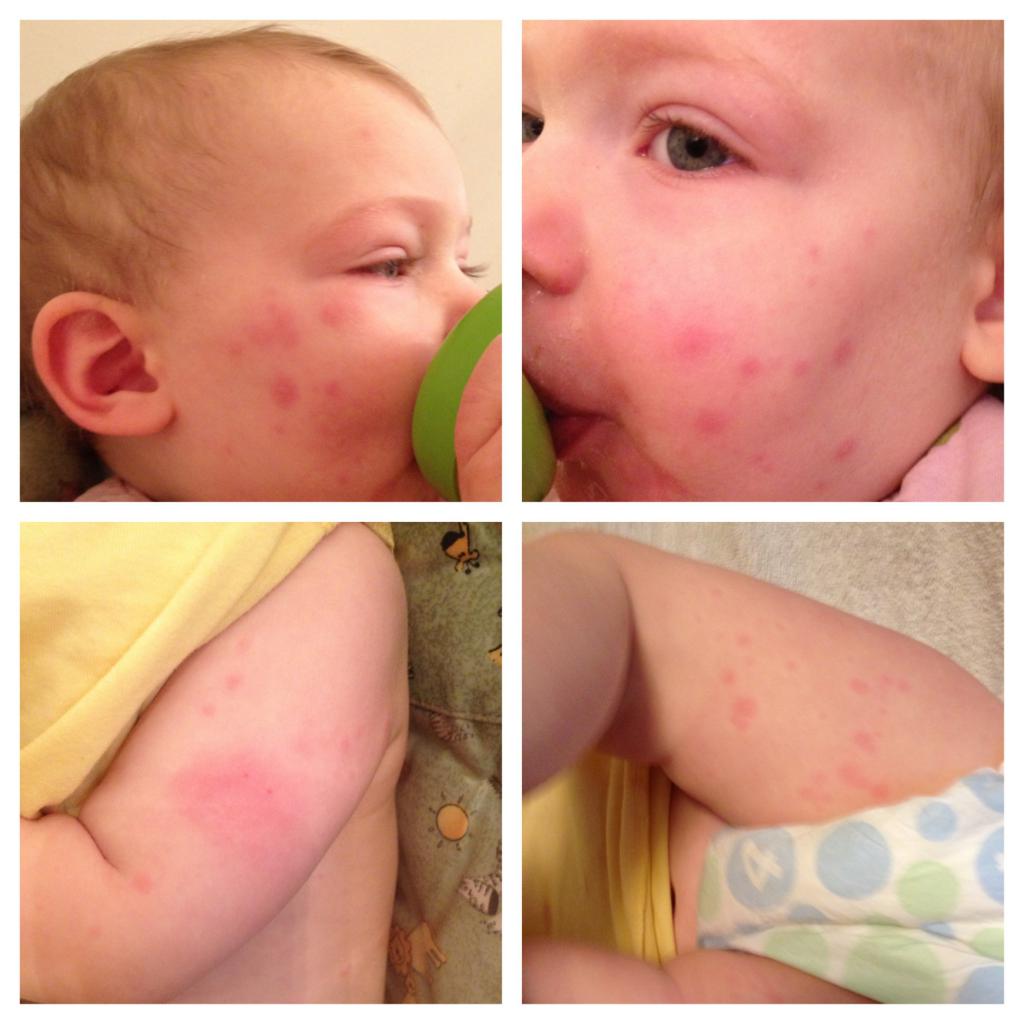
Здоровье ребенка в любом возрасте вызывает у родителей массу опасений. Даже незначительный насморк или кашель становится поводом для визита к участковому педиатру. Что уж говорить о ситуации, когда ребенок покрылся красными пятнами. Волдыри, пузырьки, прыщи – любые внезапно появившиеся на теле малыша пятна говорят о том, что ему должна быть оказана срочная медицинская помощь.
Инфекционные заболевания
Неокрепший организм ребенка постоянно подвержен атаке вредных микроорганизмов, среди которых – вирусы, бактерии и грибки. Новорожденному младенцу, как правило, передается иммунитет матери ко всякого рода инфекционным заболеваниям. Но бывают ситуации, когда ребенок рождается с ослабленным иммунитетом, что способствует его восприимчивости к инфекционным недугам. В дальнейшей жизни малыш контактирует с большим количеством людей, что также может стать причиной инфицирования заболеваниями, которые передаются воздушно-капельным или бытовым путем.
К наиболее распространенным инфекциям, которые часто называют детскими, относятся корь, краснуха, розеола, скарлатина, ветряная оспа (или ветрянка) и инфекционный мононуклеоз. Объединяет их общий симптом – красные высыпания на теле ребенка.
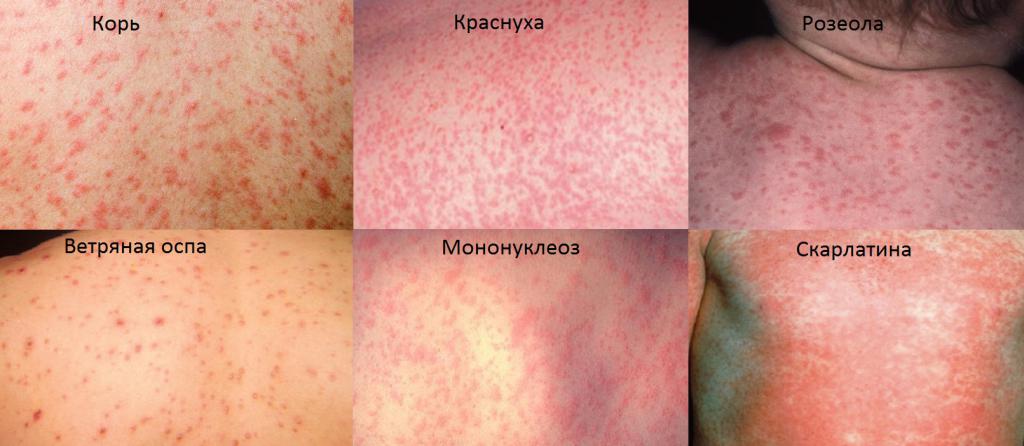
Сыпь при кори
Корь – инфекционное заболевание, характеризующееся наибольшей заразностью среди остальных известных недугов такого типа. Передается болезнь воздушно-капельным путем и имеет инкубационный период 1-2 недели.
Для кори характерно:
- повышение температуры тела до 38 °С и более;
- слабость, вялость;
- кашель;
- насморк;
- конъюнктивит (воспалительный процесс на слизистой глаза);
- сыпь на внутренней стороне щек;
- высыпания по всему телу.
При кори пятна на теле сухие, красного цвета, имеют неправильную форму. Через несколько дней болезни меняют цвет на коричневый и сливаются между собой. Особенностью заболевания является то, что начинается оно не с сыпи, а с гипертермии, кашля и насморка. Родители замечают, что ребенок покрылся красными пятнами по всему телу, лишь на 4-5-й день болезни. Все симптомы исчезают, и кожа полностью очищается через 2 недели.
Лечение при кори симптоматическое, так как специального препарата, направленного на борьбу непосредственно с ее возбудителем, пока нет. Важным является соблюдение питьевого режима во избежание обезвоживания. Для снятия воспаления глаз применяют глазные капли, травяные отвары. При высокой температуре не обойтись без жаропонижающих средств.
Диагностика краснухи
Краснуха – острая вирусная инфекция, передающаяся воздушно-капельным и бытовым путем. Инкубационный период может длиться до 25 дней.
Симптомы:
- субфебрильная температура тела (в пределах 37,5 °С);
- незначительный насморк;
- вялость;
- увеличение и болезненность лимфатических узлов;
- головная боль;
- красная точечная сыпь, не склонная к образованию значительных областей покраснения.
После того как ребенок покрылся мелкими красными пятнами, кожа полностью очистится через 3-4 дня.
Специфического лекарственного средства против краснухи, как и в случае с корью, на данный момент не существует, поэтому устраняются симптомы заболевания. Применяют жаропонижающие, противоаллергические, иммуностимулирующие и общие противовирусные препараты.
Единственной профилактикой кори и краснухи является вакцинация.
Ветряная оспа
Ветряная оспа (ветрянка) – заболевание, вызываемое вирусом герпеса, который проникает в верхние дыхательные пути в результате общения с больным человеком. Инкубационный период составляет 2-3 недели.
Признаки заболевания:
- высыпания в виде пузырьков по всему телу, возникают поэтапно на разных участках кожных покровов;
- высокая температура тела;
- может сопровождаться головной болью.
При ветрянке окружающие отмечают, что ребенок чешется и покрывается красными пятнами.
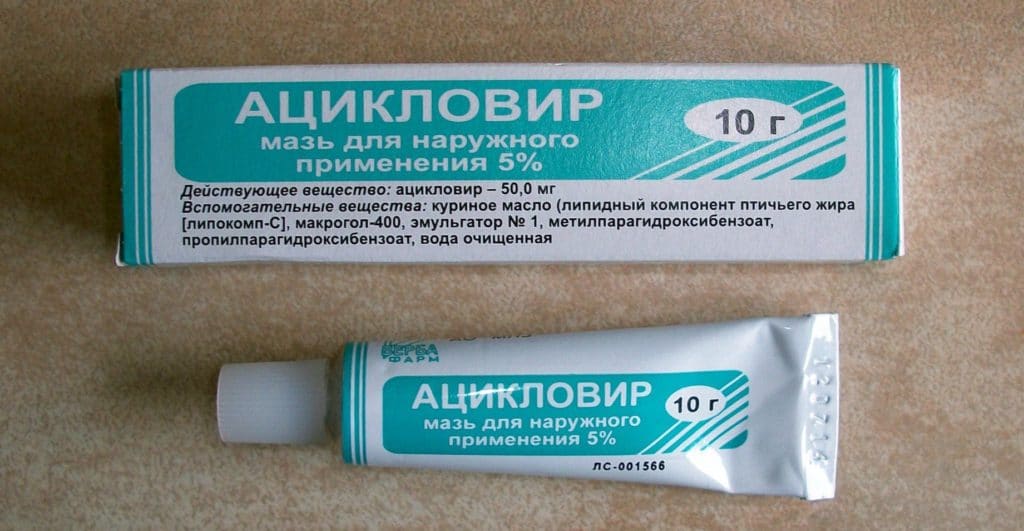
Для лечения ветрянки широко применяют такие препараты, как “Ацикловир”, “Алпизарин”. Профилактика заключается в вакцинации и своевременной изоляции заболевшего ребенка.
Экзантема при скарлатине
Если ребенок покрылся красными пятнами по всему телу, еще одной причиной этому может быть скарлатина. Это бактериальная инфекция, передающаяся бытовым и воздушно-капельным путем и получившая свое название за характерный симптом – ярко-красную сыпь.
Как распознать скарлатину:
- высыпания красного цвета, образующие большие области покраснения по всему телу;
- ангина;
- тошнота;
- увеличение лимфатических узлов на шее;
- высокая температура тела;
- отсутствие сыпи в области носогубного треугольника, его бледность;
- шелушение кожи по мере исчезновения сыпи.
Поскольку скарлатина является бактериальной инфекцией, для ее лечения назначаются антибиотики (“Амокзициллин”, “Эритромицин” и другие). Также необходимо соблюдение постельного режима, применение иммуномодулирующих препаратов, витаминов, средств для восстановления микрофлоры кишечника, жаропонижающих препаратов.
Для сокращения вероятности заболеваемости скарлатиной рекомендуется соблюдать личную гигиену и избегать большого скопления людей, особенно в период эпидемий.
Высыпания при розеоле
Розеола – это не самостоятельное заболевание, а реакция организма на инфицирование вирусом герпеса 6-го типа. Дети наиболее подвержены этому заболеванию в возрасте от 6 месяцев до 2 лет. Заразиться можно воздушно-капельным или бытовым путем. При контакте с кожей, покрытой высыпаниями, герпес 6-го типа не передается.
Симптоматика розеолы:
- повышение температуры тела до 38-39 °С;
- незначительный насморк и заложенность носа;
- холодные руки и ноги на фоне общей гипертермии;
- бледность кожных покровов;
- возможны фебрильные судороги;
- темно-розовая сыпь, которая представляет собой пятна диаметром до 5 мм, слегка выпуклые над поверхностью кожи, с бледной окантовкой.
Противовирусные препараты для лечения розеолы не применяются. Основными средствами для облегчения состояния малыша являются жаропонижающие средства, питьевой режим, регулярное проветривание и влажная уборка.
Для профилактики заболевания важно укреплять иммунитет ребенка, как можно дольше поддерживать грудное вскармливание, обеспечить ребенку здоровый сон и правильное питание, соответствующее возрасту.
Инфекционный мононуклеоз
Мононуклеоз – заболевание, вызванное вирусом герпеса 4-го типа, или Эпштейна – Барр. Ребенок может заболеть мононуклеозом контактно-бытовым способом, преимущественно через слюну. Сыпь наблюдается у 25 % заболевших – при осмотре отмечают, что лицо ребенка покрылось красными пятнами. Затем сыпь распространяется на все тело.
Симптомы:
- признаки фарингита и тонзиллита;
- увеличение лимфатических узлов;
- сыпь в виде уплотненных розовых или темно-красных пятен;
- увеличение внутренних органов (селезенки, реже – печени).
Лечение при вирусе симптоматическое. Применяют анальгетики для снятия болевого синдрома, обильное питье для выведения токсичных веществ из организма, антисептические препараты для лечения фарингита и тонзиллита. Антибиотики, противогерпетические и противовирусные средства применяют для лечения тяжелых форм заболевания и его осложнений.
Профилактика заключается в повышении иммунитета ребенка, ограничении контактов с больными, проведении дезинфекции в помещении, где находится заболевший. Вакцина от инфекционного мононуклеоза на данный момент не создана.
Аллергия, диатез, крапивница
Диатез – предрасположенность ребенка к аллергии. Причин диатеза и аллергических реакций у грудничков и детей старшего возраста много: вредные привычки матери во время беременности, токсикоз, присутствие аллергенов в повседневной жизни матери и малыша после рождения (бытовая пыль, шерсть домашних животных). Кроме того, иммунитет ребенка еще не полностью сформирован, что зачастую вызывает неправильный иммунный ответ на вещества, вполне безопасные для взрослого человека. Это и некоторые продукты питания (яйца, шоколад, цитрусовые), и средства гигиены (мыло, шампунь, крем и так далее).

Симптомы диатеза:
- покраснение щек;
- сыпь различного характера, которая может присутствовать как на всем теле, так и на отдельных его участках, например, может отмечаться, что руки ребенка покрылись красными пятнами;
- периодическое возникновения в местах покраснения корочек;
- опрелости, которые не проходят при соблюдении личной гигиены;
- при игнорировании первых признаков развивается нарушение обмена веществ, возможно уменьшение активности ребенка с последующей задержкой развития.
Для лечения детских аллергических реакций назначают сорбенты для скорейшего выведения из организма веществ, вызвавших аллергию, и антигистаминные средства для устранения неприятных симптомов.
Если ребенок резко покрылся красными пятнами, стоит предположить одну из разновидностей детской аллергии – крапивницу. Это внезапная аллергическая реакция, которая проявляется характерными пузырчатыми высыпаниями на коже младенца. Иногда этот симптом сопровождает повышение температуры, тошнота и рвота.
Для профилактики любой аллергии рекомендуется избегать добавления в рацион ребенка высокоаллергенных продуктов питания, для гигиенических процедур использовать только гипоаллергенные средства, предназначенные для детей. Если малыш находится на грудном вскармливании, особое внимание следует уделять рациону матери.
Узловатая эритема
Существует еще один недуг, имеющий аллергическую природу, для которого характерным симптомом являются кожные высыпания. Это узловатая эритема – воспалительный процесс в сосудах человека, которому предшествовали различные инфекционные заболевания.
Характерным проявлением заболевания является то, что ребенок покрылся красными пятнами, а точнее, плотными подкожными узелками, которые на поверхности кожного покрова выглядят как красные пятна диаметром не более 5 см.
Лечение эритемы состоит из двух этапов – избавления от инфекции, ставшей причиной заболевания, и купирования симптомов непосредственно воспаления.
Для лечения инфекций применяют антибиотики, для снятия воспаления – противовоспалительные нестероидные средства, часто назначают физиотерапию.
Главной превентивной мерой является своевременное обращение к врачу для лечения инфекционных заболеваний, которые могут в дальнейшем спровоцировать узловатую эритему.
Проявление потницы
Если ребенок покрылся красными пятнами и чешется тело, можно заподозрить у него состояние, называющееся потницей. Это красная сыпь на теле малыша, наиболее характерная для новорожденных и детей первого года жизни. Возникает потница потому, что кожа грудничка значительно тоньше и ранимее, чем кожные покровы взрослого человека, к тому же у малышей недостаточно развита терморегуляция. Из-за этого при малейшем раздражении, нерегулярных гигиенических процедурах на коже ребенка могут появиться мелкие прыщики, иногда волдыри, которые исчезают после устранения раздражителя (пота, тесной одежды, ненатуральных тканей).
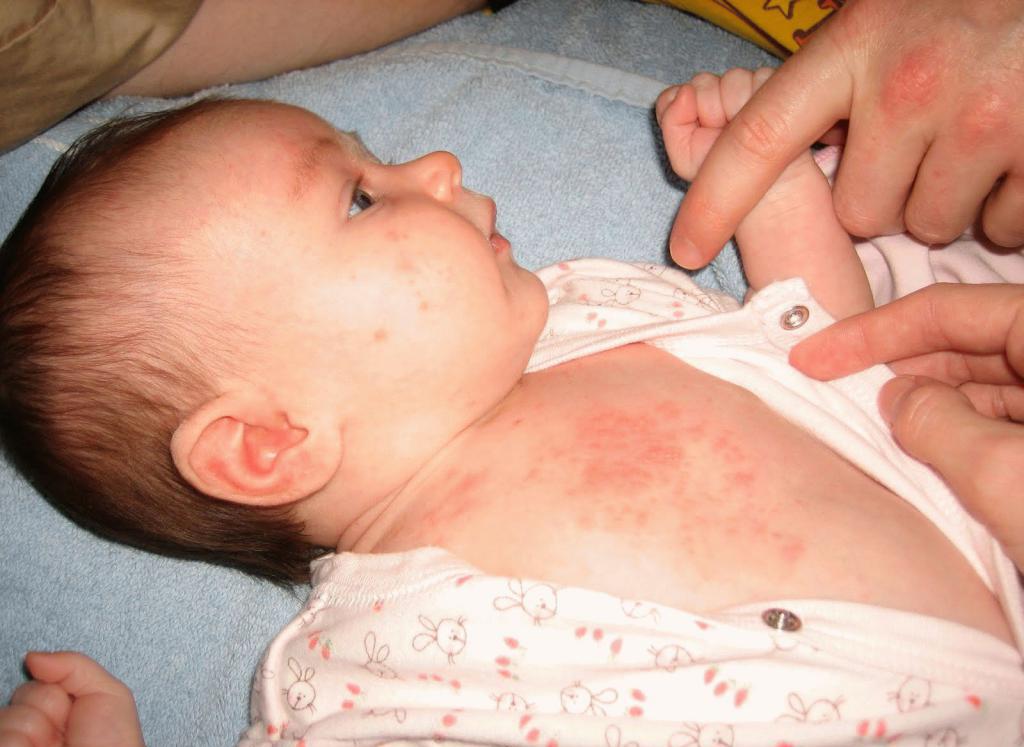
Если при потнице ребенок покрылся красными пятнами, что делать?
- Соблюдать правила гигиены.
- Одевать малыша соответственно погоде.
- Проветривать помещение, в котором находится ребенок.
- Избегать тугого пеленания.
- Надевать новорожденному одежду только из натуральных тканей.
- Использовать подгузники из дышащих материалов, что поможет предотвратить опрелости.
Лишай и его разновидность – экзема
Когда ребенок чешется и покрывается красными пятнами, вполне логично предположить у него лишай – заболевание, имеющее грибковую или вирусную природу. Заразиться им можно от животных (стригущий лишай), в результате повреждений кожного покрова или заболеваний внутренних органов (экзема), после инфицирования грибком (отрубевидный), как результат нарушений в работе иммунной системы (красный плоский лишай), вследствие поражения вирусами (розовый лишай).
В зависимости от вида недуга, он характеризуется различными типами высыпаний:
- розовый лишай отличается появлением мелких круглых розовых или красных пятен;
- для отрубевидного лишая характерны более темные красные или даже красно-коричневые высыпания;
- при стригущем лишае помимо красных пятен проявляется шелушение и зуд кожи;
- экзема характеризуется появлением красных пятен, корочек, шелушения, трещин, пузырьков;
- при красном плоском лишае образуются блестящие узелки красновато-фиолетового оттенка неправильной формы.
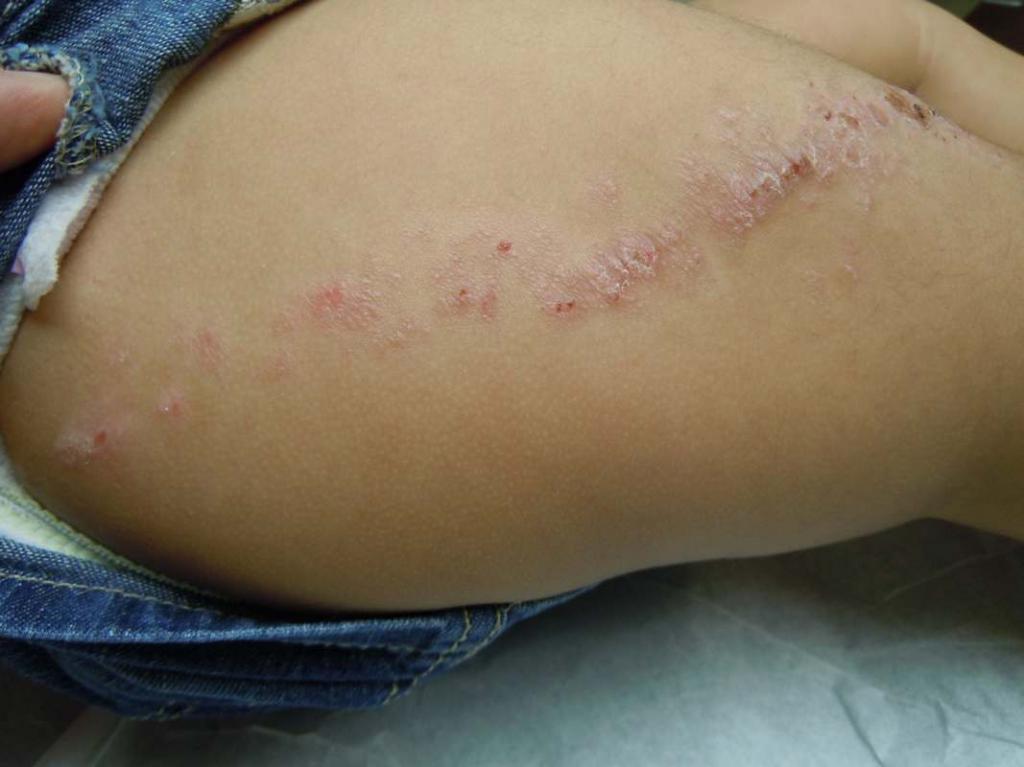
Несмотря на то что лечится лишай преимущественно в домашних условиях, без врачебной помощи не обойтись – только доктор сможет подтвердить диагноз и определить тип недуга. В зависимости от вида болезни для ее лечения применяют антигистаминные средства, кортикостероидные и противогрибковые препараты. Также рекомендуется отказаться от вредных привычек и придерживаться специальной диеты.
Для профилактики заболевания важно укрепление иммунитета и ограничение контактов малыша с уличными животными.
Псориатические высыпания
Псориаз – хроническая болезнь, носящая неинфекционный характер, причины возникновения которой на сегодняшний день изучены в малой степени. Заболевание незаразно, по одной из версий, по наследству передается не сам псориаз, а предрасположенность к нему.
Симптоматика заболевания:
- пятнообразные высыпания на коже;
- зуд кожных покровов;
- шелушение.
Чаще всего от этого недуга страдают молодые люди до 20 лет. Но встречается он и у детей. Поэтому, если ребенок покрылся красными пятнами, нельзя игнорировать вероятность возникновения именно этого поражения кожи.
К сожалению, сейчас медицина не в силах вылечить псориаз полностью. Для облегчения состояния и достижения состояния ремиссии применяют очищение крови, криотерапию, рекомендовано посещение солярия.
Для профилактики рецидивов важно укреплять иммунитет, избегать стрессовых ситуаций.
Другие причины красных пятен на теле ребенка
Помимо вышеописанных заболеваний причинами возникновения красных пятен на теле малышей могут стать и другие причины:
- Укусы насекомых. Характер и размер пятен зависит от того, какое насекомое укусило ребенка и от индивидуальной реакции его организма, в том числе наличия аллергических реакций.
- Расстройство нервной системы – иногда можно заметить, что ребенок, когда плачет, покрывается красными пятнами. При подобных симптомах следует исключить стрессовые ситуации в жизни ребенка, дома создать дружелюбную атмосферу, постараться выяснить причину нервного напряжения малыша.
- Пятна у новорожденных. У новорожденных детей, в основном у слабых и преждевременно рожденных, в первые дни после рождения на коже могут появляться красные пятнышки, которые проходят самостоятельно и рассматриваются как вариант нормы.
- Реакция на холод, или так называемая холодовая аллергия, – покраснение переохлажденного участка кожи, которое самостоятельно проходит через несколько часов, иногда симптом сохраняется до нескольких суток.
- Заболевания сердечно-сосудистой системы и крови. Эти причины высыпаний являются крайне серьезными и требуют безотлагательной консультации специалиста.
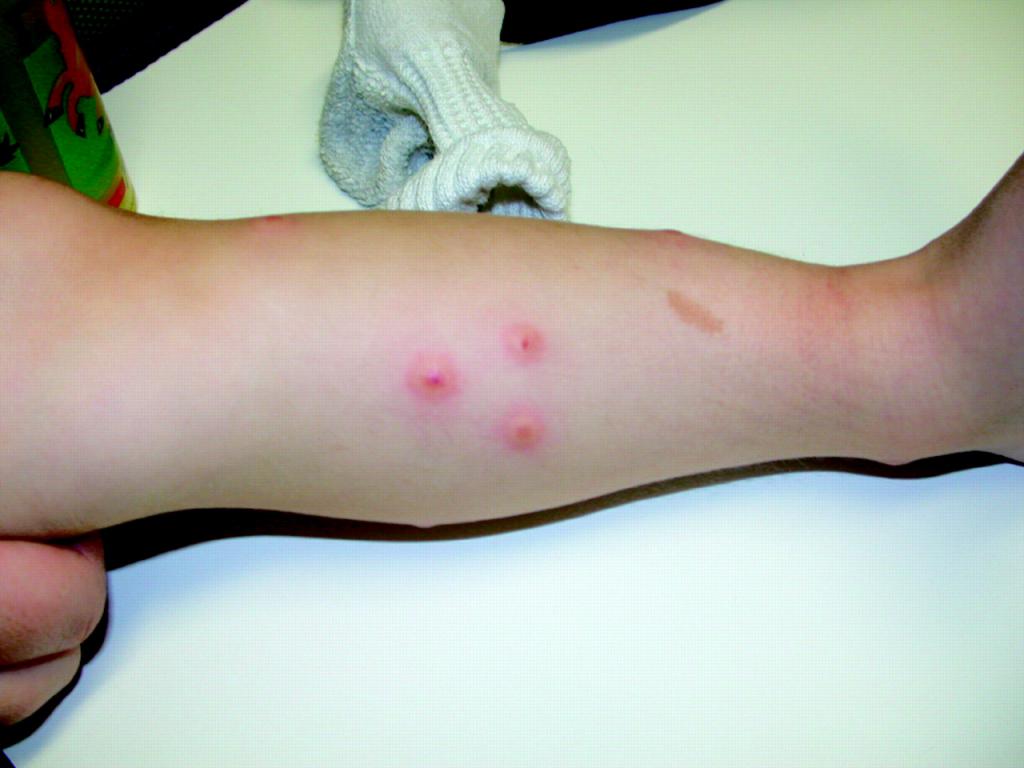
При возникновении вопроса, почему ребенок покрылся красными пятнами, необходима срочная консультация педиатра, поскольку самое безопасное состояние без своевременной помощи может быть чревато серьезными осложнениями и последствиями.
Источник
Содержание:
- Ветрянка, или ветряная оспа
- Простой герпес
- Синдром “рука-нога-рот”
- Розеола
- Краснуха
- Корь
- Инфекционная эритерма, или пятая болезнь
- Скарлатина
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, “пузырьками”; или “бляшками” — она всегда одинаково пугает родителей, ведь найти причину “высыпаний” порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром “рука-нога-рот”
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Возбудитель: энтеровирусы.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Корь
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему “поправиться”, как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют “гирлянды” на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Ликбез
Инкубационный период — период, когда заражение уже произошло, но болезнь еще не развилась.
Заразный период — время, когда заболевший человек может заразить окружающих.
Принято различать шесть “первичных” заболеваний с сыпью: первая болезнь — корь, вторая болезнь — скарлатина, третья болезнь — краснуха, четвертая болезнь — инфекционный мононуклеоз, пятая болезнь — инфекционная эритема, шестая болезнь — детская розеола (внезапная экзантема).
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Источник
