Папаверин при температуре у взрослого


- 3 Сентября, 2019
- Прочие препараты
- Федор Бунин
Негативные симптомы, спровоцированные спазмами, известны многим. Это и головная боль, и дискомфорт в животе, и даже артериальная гипертензия. Их негативному воздействию могут подвергаться кровеносные сосуды. Ученые и медики со всего мира давно пытались найти универсальное лекарство, эффективно защищающее организм от спазмов. Таким средством является «Папаверин». От чего таблетки, суппозитории и инъекции данного препарата действительно помогают?
Описание медикамента: состав и формы выпуска
Препарат можно приобрести практически в каждой аптеке, рецепт не требуется. Он выпускается несколькими фармацевтическими производителями. В нашей стране доступны варианты от российских и белорусских компаний.
В продаже можно встретить 3 лекарственные формы «Папаверина»:
- таблетки;
- раствор для инъекций;
- ректальные суппозитории.
Таблетки имеют горьковатый привкус, выпускаются в дозировке 10 и 40 мг. Первый вариант предназначен для лечения детей, второй — чаще всего используется среди взрослых пациентов. Вспомогательные компоненты пилюль могут варьироваться в зависимости от производителя. Как правило, состав «Папаверина» представлен одноименным веществом, сахарозой, тальком, крахмалом и стеариновой кислотой.
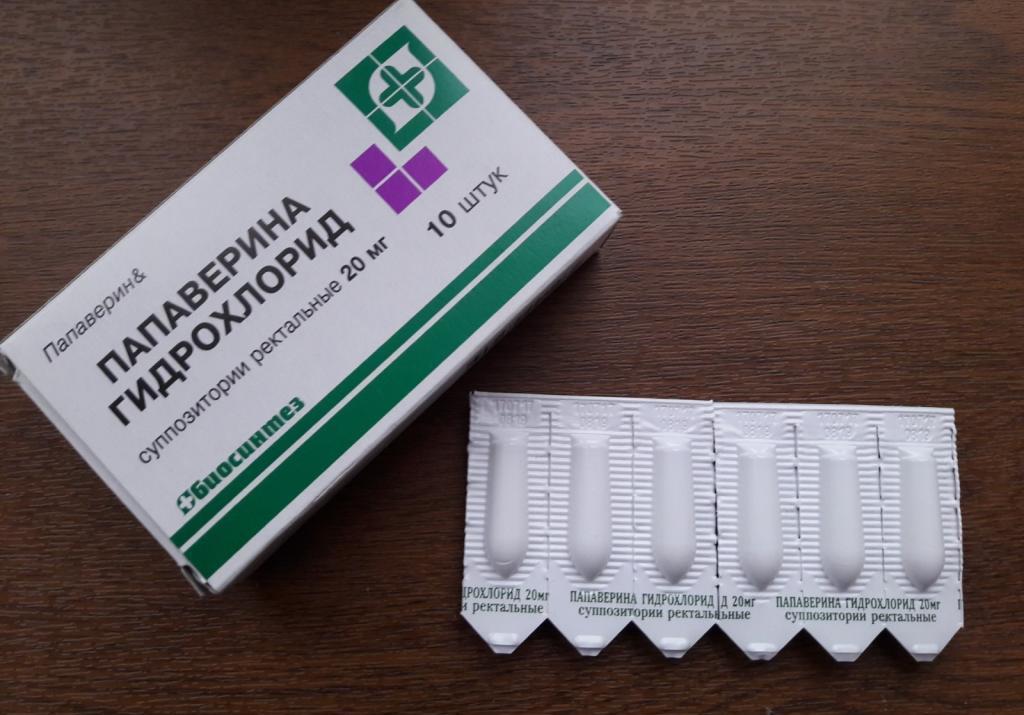
В ректальных свечах также присутствуют твердые жиры и стеарины. Они имеют дозировку 40 мг.
Раствор для инъекций производится в ампулах объемом 2 мл, а концентрация активного вещества составляет 2 %. Это означает, что в 1 мл жидкости содержится 20 мг папаверина, а в целой ампуле — 40 мг. Препарат представляет собой раствор хлорида натрия. Также в его составе могут присутствовать эдетат динатрия и метионин.
Фармакологические свойства
Активное вещество препарата оказывает анальгезирующее, противосудорожное, антигипертензивное действие. Его применение способствует снижению тонуса гладкой мускулатуры органов дыхательной, мочевыделительной и половой систем. Кроме того, оно вызывает расширение артерий и улучшение кровотока.
Согласно инструкции по применению, «Папаверин» обладает гипотензивным действием. В высокой дозировке оказывает седативный эффект. В средних терапевтических дозах лекарство имеет слабовыраженное действие на ЦНС.
Показания к назначению
Показания к назначению любой формы выпуска лекарства одинаковые. Оно всасывается в кровь и оказывает системный терапевтический эффект.
Для чего применяют таблетки «Папаверина», уколы и свечи? Препарат рекомендуется при следующих проблемах со здоровьем:
- Спазмы мышц органов ЖКТ при различных заболеваниях (холецистит, колит, пилороспазм).
- Бронхоспазм.
- Спастические боли на фоне менструаций, колита, метеоризма, синдрома раздраженного кишечника.
- Спазм сосудов мозга.
- Стенокардия.

Также лекарство может быть использовано во время хирургического вмешательства. Анестезиолог вводит его для снижения тонуса дыхательных путей. Это позволяет пациенту легче перенести наркоз.
Препарат быстро всасывается в кровь и дает выраженный терапевтический эффект в течение получаса. Выводятся его компоненты с мочой и через почки. При необходимости немедленного их удаления из организма прибегают к помощи диализа.
Противопоказания к назначению
В инструкции по применению “Папаверина” указан перечень заболеваний и состояний, при которых не рекомендуется использовать препарат:
- индивидуальная гиперчувствительность к входящим в состав лекарства компонентам;
- глаукома;
- возраст младше 6 месяцев, старше 65 лет;
- печеночная недостаточность.
Кроме того, выделяются состояния, при которых медикамент не должен применяться до выздоровления или окончания реабилитации. Это временные ограничения. После стабилизации состояния пациента или полного излечения они снимаются. Речь идет о следующих проблемах со здоровьем:
- почечная недостаточность хронической формы;
- гипотиреоз;
- гиперплазия простаты;
- тахикардия;
- недостаточность надпочечников;
- перенесенная за последние 6 месяцев черепно-мозговая травма.
Более подробно о возможных ограничениях должен рассказать врач в индивидуальном порядке.
Инструкция по применению
Показания к назначению, а также от чего таблетки «Папаверина», уколы и свечи помогают, мы рассмотрели выше в статье. Инструкция по применению содержит в себе подробную информацию о правилах использования препарата. Рекомендации могут отличаться в зависимости от лекарственной формы и возраста пациента, его сопутствующих проблем со здоровьем. Поэтому самолечение недопустимо, лучше дополнительно проконсультироваться с врачом.
Особенности использования таблетированной формы препарата
Взрослым назначают таблетки 40 мг. Необходимо принимать по одной пилюле трижды в день. Максимальная разовая дозировка составляет 200 мг, а суточная — 600 мг.
Маленьким пациентам даются следующие рекомендации:
- с 6 месяцев до 2 лет — 5 мг;
- 2-4 года — 5-10 мг;
- 5-6 лет — 10 мг;
- 7-9 лет — 10-15 мг;
- 10-14 лет — 15-20 мг.
Если ребенку врач назначил прием препарата в виде таблеток, предварительно их необходимо растворить в воде.
В большинстве случаев лечение с использованием пилюль не зависит от приема пищи. Когда спазмы дают о себе знать, пациент сразу принимает таблетку «Папаверина» от головной боли, например. Однако при склонности к заболеваниям системы ЖКТ делать это лучше за 30 минут до еды. Таблетку глотают, не разжевывая, и запивают большим количеством воды.
Продолжительность курса терапии обусловлена исходным заболеванием. Как правило, он составляет 5 дней, а в случае хронических патологий может быть пролонгирован до недели.
Парентеральное введение медикамента
При парентеральном введении медикамента рекомендуемая дозировка составляет 20-40 мг два или три раза в сутки. В случае внутривенного использования 20 мг лекарства необходимо предварительно развести в 20 мл изотонического раствора хлористого натрия. Интервал между инъекциями должен быть не менее 4 часов. Для пациентов преклонного возраста единичная начальная доза не может превышать 10 мг. Такие же рекомендации распространяются на больных с нежелудочковой тахикардией, сердечной недостаточностью и различными эндокринными патологиями.
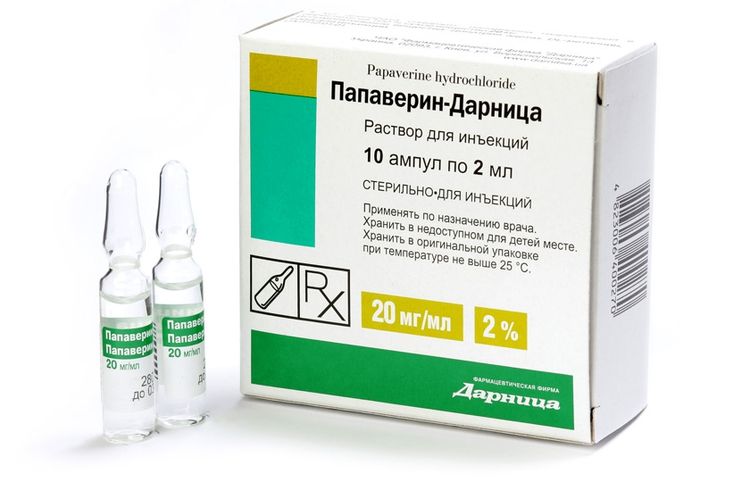
В случае подкожного или внутримышечного введения максимальная разовая дозировка составляет 100 мг, при внутривенном — 120 мг. Предпочтение врачи советуют отдавать первым двум вариантам. Однако внутривенное введение считается наиболее эффективным, но часто сопровождается побочными эффектами. Поэтому к его помощи прибегают исключительно в экстренных ситуациях.
Внутривенно лекарство необходимо вводить медленно, контролируя при этом сердечные показатели больного. Особенно это касается пациентов со склеротическим поражением артерий. Процедуры должен выполнять квалифицированный специалист и только в условиях стационара. При первой возможности больного необходимо перевести на ректальную или таблетированную форму препарата.
Что касается маленьких пациентов, то у них дозировка «Папаверина» намного ниже, нежели у взрослых. Она рассчитывается с учетом массы тела (0,7 мг на 1 кг веса). В сутки допускается не более двух инъекций. Детям чаще всего назначаются уколы «Папаверина» от температуры.
Лечение свечами
Свечи предназначены для ректального введения. При необходимости суппозиторий можно разделить на части.
В инструкции по применению «Папаверина» представлена следующая информация относительно его дозировки для разных возрастных категорий пациентов:
- взрослые — до двух свечей 2-3 раза в день;
- подростки 10-18 лет — 20 мг дважды в сутки;
- дети 5-10 лет — 10 мг или половина свечи дважды в день;
- малыши до 5 лет — 5 мг или четверть суппозитория дважды в день.
Применение при беременности
Вне зависимости от формы выпуска «Папаверина», его действие не изучалось среди беременных. Однако препарат используется для лечения такого состояния, как гипертонус матки. Оно опасно ранними родами. Особенно часто медикамент назначают в первом триместре и в составе комплексной терапии, к примеру, с гормональными средствами.
Однако подобное лечение несет в себе долю определенного риска. Высокая доза медикамента может спровоцировать обратный эффект — чрезмерное расслабление матки, и как следствие, невозможность женщины родить самостоятельно. Поэтому дозировку «Папаверина» должен рассчитывать врач. Самолечение недопустимо, поскольку может повлечь за собой негативные последствия.
Терапия осуществляется исключительно в условиях стационара. Будущей роженице назначаются таблетки, уколы или ректальные свечи. Последние отличаются высокой эффективностью и действуют очень быстро. Их используют преимущественно в первом триместре.
Довольно часто лечение «Папаверином» во время беременности сопровождается следующими побочными эффектами:
- аллергия, проявляющаяся в виде зуда на коже;
- сонливость;
- головокружение;
- запоры;
- нарушение сердцебиения.
При появлении перечисленных выше симптомов следует сообщить о них врачу, а при необходимости прекратить лечение.

Применение в педиатрии
Согласно инструкции по применению “Папаверина”, препарат можно использовать для лечения детей старше 6 месяцев. Современные педиатры на основании наблюдений считают оправданным его применение с 3 месяцев. Однако каждый конкретный случай необходимо рассматривать индивидуально.
При лечении новорожденных первого года жизни препарат применяют преимущественно для купирования спазмов и кишечных колик, у детей постарше — с целью снятия бронхоспазма, в комплексной терапии печеной колики и панкреатита. При высокой температуре и холодных нижних конечностях «Папаверин» дают для расширения сосудов, но за 20 минут до жаропонижающего средства. В противном случае оно действовать не будет.
Дозировку «Папаверина» для детей в каждом конкретном случае определяет врач. Это зависит от возраста маленького пациента, клинической картины. При выборе таблетированной формы препарата важно давать именно детские пилюли с дозировкой 10 мг. Нельзя разламывать на части взрослый препарат. В случае использования уколов лучше выбирать шприцы маленького объема, чтобы максимально точно отмерить количество медикамента. При использовании свечей их рекомендуется разрезать вдоль, а не поперек. Маленьким пациентам врачи чаще назначают суппозитории или инъекции, поскольку таблетки им трудно глотать.

«Папаверин» от давления
Данный препарат хорошо расширяет кровеносные сосуды и при этом умеренно снижает показатели АД. Однако в качестве антигипертензивного медикамента в терапии его используют редко. «Папаверин» в сочетании с «Диабазолом» вводят пациентам инъекционно во время гипертонического криза для быстрой нормализации показателей АД. После купирования симптоматики пациент обязательно должен обратиться к врачу для подбора другого антигипертензивного медикамента, который он будет использовать регулярно.
Побочные эффекты
Лекарство «Папаверин» хорошо переносится больными, а развитие побочных эффектов — редкое явление. Как правило, это случается при превышении рекомендованной дозировки. После ее уменьшения или полной отмены препарата состояние больного нормализуется.
Среди побочных эффектов наиболее распространены следующие:
- снижение АД;
- сонливость;
- тахикардия;
- аритмия;
- повышенная потливость;
- ухудшение зрения;
- головокружение;
- диарея;
- крапивница.
Поэтому на весь период лечения лучше отказаться от управления транспортным средством и работы, требующей чрезмерной концентрации.
Случаи передозировки лекарством «Папаверин» в клинической практике встречаются редко и преимущественно у детей. Описанные выше симптомы проявляются в усиленном варианте. В этом случае требуется симптоматическое лечение с обязательной госпитализацией. Показано промывание желудка, прием различных энтеросорбентов и повышающих АД средств. В особо серьезных ситуациях требуется гемодиализ.

Особые указания
При наличии показаний к применению «Папаверина» рекомендуется выбирать наиболее удобную лекарственную его форму. Для получения мгновенного терапевтического эффекта, особенно в первые сутки обострения заболевания, предпочтение следует отдавать инъекциям. Через 2-3 дня их можно заменить свечами или таблетками. Однако весь курс терапии не стоит проводить с использованием подкожных или внутримышечных инъекций по причине высокого риска негативных последствий.
«Папаверин» не является медикаментом, предназначенным для длительного применения. Поэтому его рекомендуют для однократного купирования спастических болей из-за обострившегося заболевания. Обычно по истечении 2-3 суток после начала лечения состояние пациента заметно улучшается. В противном случае необходимо незамедлительно обратиться к врачу. Это может указывать о развитии достаточно серьезной патологии: аппендицита, кровотечения или перитонита и других.
Во время лечения следует обязательно отказаться от употребления спиртных напитков и курения, чтобы не снижать терапевтический эффект лекарства.
Аналоги препарата
Существует ряд препаратов, схожих по механизму действия с «Папаверином». Показания к применению у них также идентичны. Прямыми аналогами выступают «Параверин» и «Но-шпа». Их можно использовать во время лечения, больным проктологического и урологического стационара, детям. Подобные медикаменты оказывают быстрое обезболивающее действие, помогают купировать спазмы.
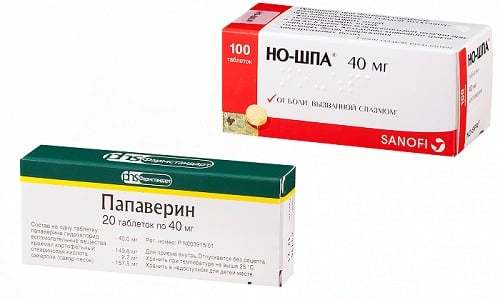
Отличие «Папаверина» от других спазмолитиков
«Папаверин» начали выпускать и активно использовать в медицинской практике с 1930 года. Чуть позднее, а именно в 1960 году, удалось получить его производное с избирательным и одновременно выраженным спазмолитическим эффектом. Под торговым названием оно стало известно как «Но-шпа». По словам большинства врачей, данный препарат является эффективнее и безопаснее «Папаверина», поскольку его применение редко сопровождается побочными эффектами, а по спектру действия они не отличаются. Однако по причине низкой стоимости (упаковка таблеток стоит 22 рубля, а свечей — 97 рублей) и привычки использования знакомого средства «Но-шпе» не удалось полностью вытеснить с фармацевтического рынка «Папаверин».
Описываемое в статье средство хорошо купирует спазмы в стадии обострения. Для лечения хронических патологий его использовать нежелательно, поскольку для достижения необходимого клинического эффекта часто приходится превышать дозировку. Это, в свою очередь, чревато головокружениями, потливостью, нарушением возбудимости миокарда и иными побочными эффектами.
Учитывая все вышесказанное, «Папаверин» лучше применять при острых состояниях. В курсе терапии хронических нарушений предпочтительнее использовать «Но-шпу», «Дюспаталин» или «Мебеверин». Также «Папаверин» рекомендуется назначать пациентам с гастроэзофагеальной рефлюксной болезнью.
Условия и сроки хранения
Препарат нужно хранить в сухом и затемненном месте (с температурой не выше 25 градусов). В этом случае срок его хранения составит 24 месяца. В ампулах «Папаверин» хранить, как правило, требуется в холодильнике.
Отзывы пациентов
Отзывов об использовании препарата от мужчин и небеременных женщин мало, но в большинстве своем они положительные. Пациенты отмечают быстрый терапевтический эффект, невысокую стоимость лекарства и его доступность.
Что касается женщин в положении, они также положительно высказываются о «Папаверине». Препарат обычно назначают для устранения болей и спазмов, обусловленных сокращениями кишечника и матки. Также его используют при гипертонусе матки, как следствие, для минимизации угрозы выкидыша. Как правило, назначают при беременности свечи «Папаверин». Отзывы женщин свидетельствуют о том, что медикамент быстро справляется с поставленными задачами.
Однако помимо положительных моментов иногда встречаются и отрицательные. Некоторые дамы рассказывают о сильном головокружении, слабости и сонливости после начала курса лечения. Поэтому они вынуждены соблюдать постельный режим еще несколько часов после приема средства.
Источник
140 409
Общие понятия о лихорадке.
Безусловные показания к назначению жаропонижающих.
Типы лихорадки в зависимости от уровня температуры.
Два варианта лихорадки и особенности их лечения.
Общие принципы лечения больного с лихорадкой.
Когда и как проводить холодные обтирания.
Какой жаропонижающий препарат выбрать.
Кратко об отдельных жаропонижающих препаратах.
Особенности лечения лихорадки у детей.
Общие понятия о лихорадке
Лихорадка — это ответная защитная реакция организма, возникающая при воздействии определённых раздражителей. При этом перестраиваются процессы терморегуляции, что и приводит к повышению температуры.
Наиболее часто температура повышается при инфекционных заболеваниях (ОРВИ, кишечные инфекции, ангины, пневмонии, др.) и свидетельствует о воспалении. Но её причиной может быть и нарушение функции щитовидной железы, и заболевания нервной системы, и опухоли. Мы остановимся на лихорадке воспалительного характера.
Все люди по разному переносят повышение температуры. У некоторых при t 39ºС общее состояние практически не страдает, а кто-то при t 37,5ºС лежит пластом.
Любящие мамы тоже знают, как их малыши переносят повышенную температуру: кто-то продолжает бегать по дому при 39º С , а некоторые дети хотят прилечь при 37,5.
Поэтому нет чёткой цифры, когда надо сбивать температуру – всё индивидуально.
Повышенная температура тела снижает жизнеспособность внедрившихся микроорганизмов, способствует усилению иммунитета и выработке веществ, которые борются с возбудителем. Главное из этих веществ — интерферон – белок, способный нейтрализовать вирусы. При этом чем выше температура, тем больше вырабатывается интерферона.
Если сразу начинать сбивать её, интерферон вырабатываться не будет и болезнь может приобрести затяжной характер.
Однако свою защитную роль температура играет только при её повышении до определенного уровня. Сверх этого уровня повышение температуры становится опасным.
Безусловные показания к назначению жаропонижающих
- Температура крайне тяжело переносится.
- Есть заболевания нервной системы, которые могут дать осложнения при её повышении.
- Температура достигла 39ºС.
Типы лихорадки в зависимости от уровня температуры
- 37-38º С – субфебрильная. Часто сопровождает сниженный иммунитет. Такую температуру не сбивают.
- 38-39º С – фебрильная. Это нормальная и наиболее благоприятная реакция организма на инфекцию. Поэтому сбивать такую температуру не желательно. Исключением являются ситуации, когда у заболевшего уже были судороги при температуре (это касается детей), есть неврологические заболевания или такая температура очень тяжело переносится в виду индивидуальных особенностей.
После отметки 38,5-39 º С следует прибегнуть к жаропонижающим средствам. - 39-41º С – пиретическая. Эту температуру следует обязательно сбивать. При ней у некоторых детей могут возникнуть судороги (особенно если судороги в детстве были у кого-то из родителей или однажды уже были у ребёнка).
- выше 41º – гиперпиретическая. Отмечается при сниженной реактивности организма или может быть показателем тяжести заболевания.
Два варианта лихорадки и особенности их лечения
В зависимости от индивидуальных особенностей организма при одинаковом уровне температуры лихорадка может быть двух видов: «розовая» и «белая».
Они отличаются по тому, насколько повышенная теплопродукция соответствует процессам теплоотдачи. В основе этого процесса лежат сосудистые реакции — расширение или сужение поверхностных сосудов кожи и отдача ими тепла.
- При «розовой» лихорадке сохранён баланс между теплопродукцией и теплоотдачей. Это нормальная реакция на воспаление, при которой сосуды кожи расширены:
- Самочувствие нормальное,
- Кожа розовая или слегка покрасневшая, влажная и теплая, от неё исходит жар.
- Разница между ректальной (внутренней) и подмышечной (кожной) температурой меньше 1°С.
- Тахикардия и учащение дыхания соответствует уровню повышения температуры (в норме при повышении температуры на каждый градус сверх 37°С частота дыхания увеличивается на 4 в 1 мин, а частота сердечных сокращений — на 10–15 в 1 мин).
- Это прогностически благоприятный вариант лихорадки. При нём часто не бывает необходимости в применении жаропонижающих средств.
- При «белой» лихорадке теплопродукция превышает теплоотдачу. При этом организм не может отдать избыток жара:
- Самочувствие значительно страдает,
- Наблюдается озноб, кожа бледная, мраморного вида, ногти и губы синюшные,
- Стопы и ладошки ледяные, на ощупь кожа прохладная и сухая,
- Разница между ректальной и подмышечной температурой больше 1°С,
- Температура стойко повышена,
- Тахикардия выше ожидаемой при данной температуре,
- Может быть бред, судороги, озноб с мышечной дрожью.
- «Белый» тип лихорадки считается прогностически неблагоприятным и требует немедленного оказания помощи. Жаропонижающие в этом случае необходимы, однако только в сочетании с сосудорасширяющими (но-шпа) и антигистаминными (димедрол, тавегил) препаратами. Эффект же при использовании только жаропонижающих средств незначителен или отсутствует.
При «розовой» необходимо охлаждать организм: снять лишнюю одежду и одеяло, протирать кожу холодной влажной салфеткой или обдувать вентилятором, положить ёмкости с холодной водой под мышки и в область паха (там проходят крупные сосуды).
При этом виде лихорадки температуру до 38,5°С сбивать не следует.
При «белой» лихорадке нужно согреваться – одеться потеплее, укрыться и хорошо пропотеть. При «белой» лихорадке ни в коем случае нельзя снижать температуру, используя холодные обтирания, т.к. при охлаждении сосуды кожи спазмируют и отдача тепла уменьшается. Температуру кожи мы конечно уменьшим, но температура внутренних органов ещё больше увеличится. При таком виде лихорадки ввиду крайне плохого самочувствия температуру иногда приходится снижать уже при 37,5°С.
Общие принципы лечения больного с лихорадкой
- Соблюдение постельного режима. Если нет озноба, сильно укутываться не стоит. При повышении температуры выше 38 можно раскрыться. При ознобе — в ноги положить теплую грелку и укутаться.
- Создать все условия организму для того, чтобы он мог отдавать избыток тепла. Есть 2 таких пути: с потом и при вдыхании более прохладного воздуха. Для этого нужно обеспечить обильное тёплое питьё и прохладный воздух в помещении, при этом хорошо укрывшись.
- Почаще проветривать помещение. Оптимально если температура в комнате будет не выше 20°.
- Обильное тёплое питьё. Это может быть компот из сухофруктов, клюквенный морс, чай с малиной, липой, настой шиповника или хотя бы минеральная вода. Температура напитков должна быть примерно как температура тела – 37 — 40°С, чтобы жидкость могла быстро всосаться. Питьё необходимо для того, чтобы не допустить сгущения крови при высокой температуре и стимулирования потоотделения при котором организм избавляется от избытка жара.
- Если температура растёт, но больной самостоятельно не потеет, нужно стимулировать потоотделение давая больше жидкости и хорошо укрыв, пока он не начнёт потеть и с потом отдавать избыток тепла, что приведёт к падению температуры.
- Нужно следить, чтобы одежда и постель были сухими, меняя их по мере необходимости.
- Диета должна быть щадящей. Ни в коем случае нельзя есть через силу или заставлять есть ребёнка при отсутствии аппетита. Ограничить употребление мясной и тяжелой пищи. Питание должно быть дробным. Хорошо есть цитрусовые, т.к. они помогают снизить температуру.
- Температуру до 38,5° при нормальной переносимости желательно не сбивать.
- Не стоит добиваться снижения температуры до уровня нормы, достаточно снизить её на 1–1,5°C.
- Перед применением любого препарата следует внимательно ознакомиться с инструкцией и придерживаться дозировок.
- Вместе с жаропонижающими можно использовать антигистаминные препараты (димедрол, тавегил, супрастин), т.к. они усиливают действие первых.
- Также при температуре используют спазмолитики (но-шпа, папаверин, дибазол). Они больше показаны при «белой» лихорадке, т.к. снимают спазм кожных сосудов и расширяют их, позволяя организму отдавать больше тепла наружу.
- Если температуру не удаётся сбить никакими средствами, надо вызывать «скорую». Врачи «скорой» обычно делают простую, но очень эффективную инъекцию. Этот состав называется «тройчатка» и в неё входят анальгин, димедрол или тавегил и но-шпа.
- Жаропонижающие никогда не даются по схеме, а используются только при повышении температуры сверх допустимого для данного больного уровня. Ими не лечат, а только устраняют неприятные симптомы заболевания.
Когда и как проводить холодные обтирания
При температуре 38,5° можно начинать сбивать температуру посредством обтирания водой комнатной температуры. Не нужно добавлять в воду уксус или что-либо другое. Ведь мы рассчитываем на чисто физический фактор охлаждения. Эффект от применения уксуса не станет больше, а больной человек с высокой температурой может плохо переносить его запах. Смысл таких обтираний заключается в том, чтобы при меньшей дозировке жаропонижающих средств добиться снижения температуры. Ведь осложнения от их применения бывают, а при обтираниях такой риск отсутствует.
Особенно часто влажные обтирания проводят детям, у которых высок риск гипертермии и они слабо реагируют на приём жароснижающих средств.
Холодной салфеткой особо следует охлаждать места, где крупные сосуды близко подходят к коже. Это подмышки, шея, паховая область.
В аптеках можно также купить специальные пакеты с гелем, которые после охлаждения в холодильнике можно использовать, прикладывая к охлаждаемым участкам тела. Это пакеты многократного использования.
При сопутствующей головной боли на лоб можно положить смоченные в холодной воде салфетки и менять их по мере прогревания.
Детям также можно делать микроклизмочки с водой комнатной температуры.
Если от применения физических методов эффект недостаточен, начинают приём жаропонижающих препаратов.
Какой жаропонижающий препарат выбрать
В зависимости от индивидуальных особенностей организма, реакция на один и тот же препарат будет отличаться у разных людей. У кого-то хорошо сбивает температуру анальгин, у кого-то ибупрофен или нимесулид. Эти свои особенности взрослый человек обычно хорошо знает по предыдущему опыту.
Все жаропонижающие препараты можно разделить на 5 групп:
- Салициловая кислота и её комбинации
Ацетилсалициловая кислота (Аспирин) в чистом виде (Аспирин, Упсарин),
Аспирин + витамин С (Аспирин-С)
Аспирин + кофеин + парацетамол (Аскофен) - Парацетамол и его комбинации
Парацетамол в чистом виде (Панадол, Парацетамол, свечи Цефекон, Эффералган, Дофалган, Тайленол)
Парацетамол + Витамин С (Парацетамол С)
Парацетамол + Витамин С + Хлорфенамин (Антигриппин, Антифлу и Антифлу кидс, Гриппостад)
Парацетамол + Витамин С + Фенилэфрин (Колдрекс)
Парацетамол + Кофеин + Фенилэфрин + Хлорфенамин (Ринза, Комбигрипп)
Парацетамол + Кофеин + Фенилэфрин (Грипекс)
Парацетамол + Витамин С + Фенилэфрин (Грипекс хотактив макс)
Парацетамол + Хлорфенамин + Витамин С + Кофеин (Гриппостад) - Ибупрофен и его комбинации
Ибупрофен в чистом виде (Ибупрофен, Ибупром, Имет, Ирфен, Нурофен)
Ибупрофен +Парацетамол + Кофеин (Тамипул)
Ибупрофен + Парацетамол (Ибуклин, Брустан) - Анальгин (Анальгин)
- Нимесулид (Нимегезик, Найз, Нимесил)
Кратко об отдельных жаропонижающих препаратах
- Парацетамол является наиболее безопасным препаратом, но при температуре выше 38,5° и при серьезной инфекции его эффективность очень низкая. Если же приёмом парацетамола удаётся снизить температуру, значит тяжелой угрожающей инфекции нет (есть обычная ОРВИ). Кроме того, он очень удобен в применении, т.к. имеет самые разные формы выпуска: таблетки, капсулы, свечи, растворимые порошки, сиропы.
- Нимесулид — наиболее эффективный жаропонижающий препарат.
- Анальгин по эффективности превосходит парацетамол и ибупрофен. Кроме того, он выпускается в ампулированной форме.
- Ибупрофен по эффективности выше чем парацетамол, но ниже чем анальгин и нимесулид.
- Аспирин действительно раздражает желудок, но сейчас он выпускается в растворимой шипучей форме. Это существенно уменьшает его раздражающее действие на слизистую оболочку желудка, значительно улучшает переносимость препарата и действие наступает быстрее.
- Натуральный «Аспирин». Тот аспирин, которым мы обычно пользуемся — это синтетический аналог вытяжки из коры ивы, которая является естественным источником салицилатов и использовалась еще 3000 лет назад в Египте и Риме. Гиппократ также использовал кору ивы при лихорадке. В 1897 г. немецкий химик Ф. Хоффман, работавший на предприятии «Bayer», получил салициловую кислоту в химически чистой форме, а в 1900 г. на свое изобретение он получил патент в США. Однако и сегодня выпускается натуральный препарат из коры белой ивы с цветочной пыльцой и цинком («Vita Help» — производство «Nittany Pharmaceuticals, Inc.»).

Особенности лечения лихорадки у детей
- У детей есть свои особенности, связанные с недостаточно сформированным центром терморегуляции. Поэтому у них может повышаться температура при перегревании, нервном перевозбуждении, обезвоживании. Не торопитесь с назначением жаропонижающих.
- Оптимальное питьё для ребенка — компот из сухофруктов, но если он его не любит, дайте любой другой напиток.
- Не заставлять ребёнка есть, когда у него нет аппетита.
- У детей без риска неврологических осложнений и с «розовой» лихорадкой температуру следует сбивать после 38,5°С.
- У детей с риском неврологических осложнений (судороги) и с «белой» лихорадкой с температурой нужно начинать бороться уже после 37,5°С.
- Не старайтесь снизить температуру до уровня нормы, вполне достаточно снижения на 1-1,5°C.
- Мероприятия по снижению температуры надо начинать с физических методов, охлаждающих организм (см. выше).
- Если физические методы не дают эффекта, назначают жаропонижающие препараты.
- Детям лучше давать препараты в чистом виде, а не комбинации.
- При выборе жаропонижающего препарата для детей в первую очередь исходят не из эффективности, а из безопасности применения данного средства. Препаратами выбора для ребёнка являются ибупрофен (Нурофен для детей) или парацетамол (Панадол), т.к. частота осложнений при их приёме минимальная.
- Парацетамол можно назначать детям с 3-х месячного возраста, а ибупрофен начиная с 1 года.
- По эффективности ибупрофен выше, чем парацетамол, но ниже чем анальгин и нимесулид.
- Ибупрофен обладает большим жаропонижающим и обезболивающим эффектом, чем парацетамол и он предпочтительнее, если у ребёнка при лихорадке также болит горло, уши или голова.
- Анальгин применяется только в случае неэффективности парацетамола и ибупрофена или непереносимости их, а также при необходимости в инъекции.
- Нимесулид наиболее эффективно снижает температуру и выпускается в виде детского сиропа Найз.
- Аспирин детям до 12 лет при вирусных инфекциях не рекомендуется в связи с возможностью развития синдрома Рея. Синдром Рея – это острое состояние с повреждением печени и мозга, которое возникает у детей 4–12 лет на фоне лечения лихорадки вирусного происхождения. Окончательно причины и механизм возникновения этого состояния ещё не выяснены, но прослеживается связь с приемом аспирина. Поэтому если ребёнок ещё никогда не принимал аспирин, то следует воздержаться от его приёма до 12 лет.
- Перед применением любого препарата следует внимательно ознакомиться с инструкцией и придерживаться возрастных дозировок.
- При лечении детей важна́ удобная форма выпуска препарата, чтобы ребёнок мог без проблем его принять.
Показатели частоты пульса у детей, соответствующие повышению температуры тела, измеренной в подмышечной области
Источник
