Как долго может держаться температура при лимфаденит у ребенка
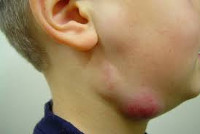
Повышенная температура при увеличении лимфоузлов довольно частое явление. Лимфоузлы в нашем организме играют роль фильтров и не дают инфекции проникнуть в кровь. Если происходит сбой в лимфосистеме, появляется ряд признаков, которые говорят о проблеме со здоровьем. Поэтому очень важно обращать внимание на такие симптомы как: температура 37 38, если опух лимфоузел и не проходит пятый день самостоятельно, нужно срочно посетить доктора. Увеличение узлов, называют лимфаденопатией, которая может развиваться в разных частях тела.
Основные причины воспаления лимфоузлов
Лимфатические узлы могут воспаляться по различным причинам и обычно такие воспаления появляются вследствие какой-нибудь болезни.
Основные причины воспаления:
Неспецифический лимфаденит. В развитии болезни лежит инфекция, вызванная стафилококком, стрептококком и другими микробами. Они становятся опасными в результате возникновения определенных условий. Увеличение узлов на шее свойственно при инфекционном воспалении.
Повышение температуры возможно при таких заболеваниях:
- Ангина, которая характеризуется распухшими миндалинами.
- Гнойные процессы во рту (абсцессы) возникают вследствие кариеса, травмы зуба, стоматологических процедурах. Инфекция проникает в организм через микротравмы. Это приводит к воспалению узлов на шее и под челюстью.
- Фурункулез – возникает в результате травмирования лимфоузла. Температура возможна как местная, так и общая.
- Аллергия – определенная реакция организма к некоторым веществам. В дополнение к воспалившимся лимфоузлам, присоединяется насморк, кашель, отек глаз, температура обычно местная.
- Вирусное заболевание носоглотки (ОРВИ), при котором, возможно, увеличение сразу нескольких узлов или их групп. У взрослых оно возникает практически всегда, у детей никак не проявляется.
- Болезнь кошачьих царапин, возникает в результате попадания инфекции при укусе животных и грызунов. Чаще поражается лимфатический узел в паховой области.
Специфический лимфаденит. Наносит больший удар человеческому организму и характеризуется воздействием более тяжелых инфекционных болезней. Подробнее о воспалении лимфоузлов в обзоре Лимфаденит: основные причины развития заболевания
К ним относятся:
- СПИД – вирусное заболевание, при котором воспаление затрагивает шейные лимфоузлы, а также за ушами, на затылке.
- Лимфома – опухолевое заболевание тканей лимфатической системы. Поражает узлы в различных частях тела.
- Мононуклеоз, в этом заболевании температура приобретает волнообразный характер, то есть снижается и увеличивается в течение суток.
Повышение температуры тела как один из признаков воспаления лимфоузлов
При воспаленных и увеличенных лимфоузлах возможны такие основные признаки как: лихорадка, слабость, головная боль, уменьшение аппетита, повышенная потливость, особенно по ночам. Увеличение температуры – это сигнал о возникающей инфекции. Сам узел при этом воспалился, болит и плотный на ощупь.
Субфебрильная температура (в границах 37-38 градусов), представляет собой защитную реакцию организма на проникновение инфекции, вирусов, бактерий. При данной температуре активизируется иммунитет, происходит стимуляция его механизмов и таким образом идет уничтожение патогенных микробов. Такая температура сопровождается потливостью, увеличением лимфатических узлов в паху, на шее. Она также дает интоксикацию, признаки которой: лихорадка, мигренозные боли, большие потери жидкости. Особенно остро переносится интоксикация ребенком.
При разных видах лимфаденита температура может отличаться:
- Гнойному процессу характерна общая и местная температура, резкое осложнение состояния, возникает сильная боль на месте лимфоузла.
- При негнойной форме температура держится в пределах 38.
- При бактериальном или вирусном заболеваниях температура поднимается резко, до высоких показателей.
Воспаление, которое держится длительное время
Факторы, при которых температура может держаться:
- Отсутствующая терапия. Если не лечить болезнь процесс воспаления начинает распространяться по организму и переходит в хроническую форму, температура может держатся более 5 дней.
- Повторное инфицирование организма возможно при не лечении болезни или, если пациент самостоятельно лечится дома. К бактериальной инфекции может присоединиться и вирусная.
- При аллергических реакциях воспаление не проходит из-за уничтожения своих же клеток. Прогрессировать болезнь может в любой части тела. Температура чаще местная, проявляется отеками и покраснениями.
- При переохлаждении лимфоузлы не поддерживают обычную температуру и соответственно, не могут бороться с инфекцией. Наиболее часто поражаются шейные и затылочные узлы.
- Из-за онкологии накапливается много раковых клеток, которые иммунные клетки находят и пытаются уничтожить. Так происходит воспаление, которое долгое время не прерывается. Температура также держится длительное время.
Чем сбивать температуру при лимфаденопатии
Если температура держится в течение пяти дней и не сбивается ни днем, ни ночью, на это нужно обратить особое внимание. Так как это сильно изматывает иммунную систему: ухудшается общее состояние, нарушается водно-солевой баланс. Высокая температура опасна еще и тем, что белковые элементы крови могут свернуться. Если лечение выбрано правильно, температура при инфекции проходит в течение четырех дней. Если это аллергический лимфаденит, то реакция воспаления и температура снижаются на пятый день.
Так как воспаление — это лишь признак болезни, то необходимо ликвидировать причину повышенной температуры. Для устранения инфекции назначают курс антибиотиков, противогрибковых средств.
Противовоспалительные и жаропонижающие препараты применяются как вспомогательные средства. Они понижают температуру и облегчают боль. Чаще всего используются парацетамол, ибупрофен, нимесулид, аспирин, напроксен. Они назначаются доктором, с учетом сопутствующих заболеваний у пациента.
Если больной страдает язвой или гастритом эти препараты принимаются короткими курсами после еды. Необходимо также устранять обезвоживание организма и выводить токсины. Для этого назначают дезинтоксикационную терапию, но она возможна только в стационарных условиях. Если жаропонижающие не помогают, и температура приближается к сорока градусам, появляются рвота, судороги – нужно срочно вызвать врача.
Источник
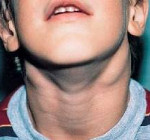
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов – тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей – скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов – туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору – одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто – подчелюстные и шейные с одной или обеих сторон, реже – околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник
Лимфаденит у детей — это тяжелое воспалительное заболевание лимфоузлов, выраженность проявления которого зависит от расположения очага инфекции, общего состояния здоровья ребенка и причины. Развитие лимфаденита у детей связано с уже имеющимися воспалительными или инфекционными заболеваниями в организме. Довольно часто фактором появления становится хронический тонзиллит, абсцесс, ангина, воспаление легких.
Симптомы проявления заболевания у ребенка несколько отличаются от поражения лимфатической системы у взрослых. Развитие лимфаденита свидетельствует о снижении иммунной защиты и присутствии в организме тяжелого заболевания, которое требует лечения параллельно с устранением последствий.
Причины и факторы риска
Основной причиной развития лимфаденита у маленьких детей становится очаг гнойной инфекции, возбудителем которой будет стрептококк или стафилококк. Спровоцировать появление болезни может попытка самолечения фурункулов, гнойных ран и угрей.
Инфекция распространяется вместе с кровью и лимфой, попадает в лимфоузлы и провоцирует тяжелое воспаление с увеличением и нарушением консистенции.
Спровоцировать заболевание могут такие факторы:
- царапины и открытые раны на коже;
- частые простудные заболевания;
- инфекции мочеполовой и дыхательной системы.
В группу риска попадают дети с ослабленной иммунной системой, сопутствующими патологиями дыхательных путей, воспалением кожи и тяжелыми инфекционными заболеваниями, включая туберкулез и заражение крови. Пострадать от лимфаденита может ребенок в любом возрасте. Чаще это нарушение диагностируется у дошкольников, которые посещают детский сад и большую часть времени находятся в коллективе, что увеличивает риск заражения различными инфекциями, но сам лимфаденит, как отдельное заболевание, не заразен.
Лечением детей с лимфаденитом занимается детский хирург, инфекционист и другие врачи, зависимо от последствий.
Стадии заболевания
Заболевание протекает в два острых периода и переходит в хронический процесс:
- Острый серозный лимфаденит
- Острый гнойный лимфаденит
Длится от 1 до 4 дней. Появляется выраженная болезненность регионарных узлов, подвижность сохранена, кожные изменения отсутствуют. Ребенок чувствует себя хорошо, может повышаться температура до субфебрильной.
Развивается на 3-6 сутки от начала развития патологии. Появляются выраженные признаки интоксикации, резко ухудшается состояние ребенка, появляется головная боль. Присутствует бессонница и плохой аппетит, происходит отек тканей и покраснение кожи. Есть риск появления аденофлегмоны, когда гной выходит за пределы лимфоузла. Температура повышается до 38,5 градусов и выше.
Когда воспаление переходит в хроническое течение, симптоматика стихает, но основные проявления заболевания остаются. Узлы увеличены, плотные, при пальпации болезненны, движение ограничено. Самочувствие ребенка удовлетворительное, редко сохраняется субфебрильная температура тела в течение недели.
Различают три степени увеличения лимфоузлов при лимфадените:
- первая — от 0,6 до 1,6 см;
- вторая — от 1,6 до 2,6 см;
- третья — от 2,6 до 3,6 см.
Без лечения воспалительный процесс приводит к атрофии лимфоузлов и грануляции.
Виды и симптомы
Зависимо от возбудителя патологического процесса, различают специфическое и неспецифическое заболевание. По характеру течения выделяют острый и хронический лимфаденит. По локализации классифицируют на шейный, подчелюстной, паховый, подмышечный, заушной. Отдельно рассматривается мезаденит — воспаление лимфоузлов брыжейки тонкого кишечника. Симптомы разных форм воспаления лимфоузлов:
- Шейный лимфаденит
Проявляется скоплением гноя в области шеи, припухлостью, при надавливании за ухом есть боль. Ребенка тревожит слабость, высокая температура, тошнота, жжение. В области воспаления может ощущаться пульсирующая боль, что говорит о значительном скоплении гноя и необходимости немедленного лечения.
- Подчелюстной лимфаденит
Происходит скопление гноя в области нижней челюсти. Ребенка беспокоит сильная боль, которая со временем нарастает. Челюсть сильно отечная, присоединяется стоматит. Температура повышается до 38 градусов.
- Паховый лимфаденит
Проявляется припухлостью и болезненностью в области паха. Кожа становится красной и отекает. Гнойное воспаление заканчивается абсцессом и повреждением кровеносных сосудов. Процесс может привести к кровотечению, потому требуется обязательная медицинская помощь.
- Подмышечный лимфаденит
Увеличиваются узлы в области подмышек, кожа воспаляется, есть выраженная боль. Гнойный процесс нередко распространяется на окружающие ткани. При надавливании на больной участок появляется пульсация, кожа краснеет и повышается температура. Со временем узел становится полностью неподвижным, спаивается с окружающими тканями.
- Заушной лимфаденит
Проявляется общими симптомами лимфаденита, со временем в процесс вовлекаются подчелюстные и затылочные узлы. Такая локализация представляет опасность для ребенка, инфекция может распространяться с кровью в головной мозг.
Диагностика лимфаденита у ребенка
Подтверждение диагноза и оценка степени заболевания проводится инструментальными и лабораторными методами диагностики.
Обязательные исследования при лимфадените
| Виды диагностики | Назначение анализа |
| Ультразвуковая диагностика (УЗИ) лимфатических узлов |
|
| Общий анализ крови (ОАК) |
|
| Общий анализ мочи (ОАМ) | |
| Пункция и бактериологический анализ материала |
|
| Биопсия с последующей гистологией |
|
При сопутствующих тяжелых инфекциях назначаются туберкулиновая проба, проверка функциональной способности почек, рентгенография грудной клетки. Важным этапом диагностики будет выявление основной причины воспалительного процесса в лимфоузлах. Для этого врач собирает анамнез жизни больного, опрашивает родителей о ранее перенесенных заболеваниях.
Как проводится лечение детей
Острый неспецифический лимфаденит у ребенка лечится консервативно без радикального удаления воспаленных лимфоузлов. Основная направленность лечения — уничтожение возбудителя инфекции антибактериальными препаратами. Ребенку назначаются антибиотики из группы макролидов, цефалоспоринов. Это может быть препарат Сумамед, Амоксициллин, Амикацин, Цефтриаксон, Цефотаксим.
Проводится лечение иммуномодулирующими средствами и противовирусными лекарствами. Назначаются препараты для терапии сопутствующих заболеваний, которые стали причиной или усугубляют течение лимфаденита. После определения этиологического фактора продолжается этиотропное лечение.
Для полной ликвидации возбудителя воспаления у ребенка достаточно проведения комплексного лечения в течение недели.
При гнойной форме заболевания сначала проводится хирургическое вскрытие и дренирование, затем лечение включает медикаментозный электрофорез и ультравысокочастотную терапию.
Полностью избавиться от заболевания возможно только хирургическим методом лечения. Больной лимфоузел вскрывают для дренирования и параллельно забирают материал для последующего анализа. После иссечения больного узла назначается физиотерапия с наложением на больной участок лекарственных мазей, антигистаминных и противовоспалительных средств.
Профилактика детского лимфаденита
Предупредить распространение инфекции на лимфатические узлы можно при своевременном лечении воспалительных заболеваний. При ранении кожи, порезах и царапинах, нужно обязательно проводить антисептическую обработку и накладывать повязку для профилактики инфицирования. Когда у ребенка хороший иммунитет, попадание в организм возбудителя не всегда вызывает заболевание.
Профилактика должна дополняться приемом общеукрепляющих средств, которые предлагает народная медицина.
Общие правила профилактики:
- полноценное лечение ангины, ларингита, тонзиллита;
- регулярный осмотр у стоматолога для профилактики воспаления в полости рта;
- соблюдение норм личной гигиены;
- прием мультивитаминных комплексов.
При заболевании лимфоузлов недопустимо делать согревающие компрессы, принимать горячую ванну и загорать на солнце. Противопоказано лечение народными средствами, когда ребенок находится в тяжелом состоянии, есть признаки интоксикации с повышением температуры.
Причиной лимфаденита может быть тяжелое, но скрытое заболевание. Воспаление лимфоузлов отчасти помогает в его выявлении, когда другие признаки отсутствуют. При появлении симптомов заболевания нужно обязательно обратиться к педиатру и пройти все назначенные исследования.
Источник
