Красная температура у ребенка
Лекарственное обозрение № 16. Здоровье детей 17/09/2016

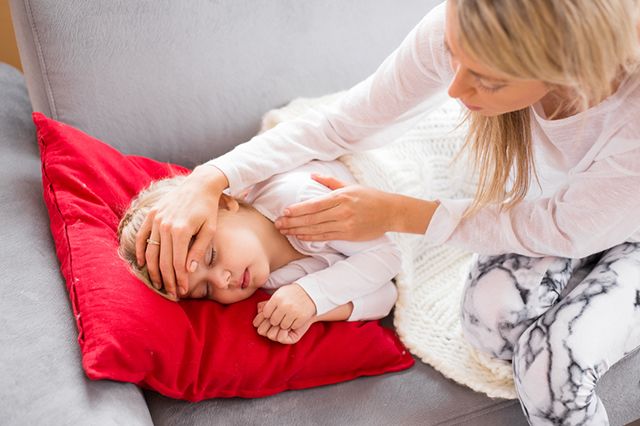
Результат нередко получается совсем не тот, который ожидался. А всё потому, что далеко не все родители знают: лихорадка бывает «белая» и «красная» и воздействовать на каждую из них нужно по-разному.
При «красной» лихорадке у ребёнка краснеет лицо, кожа, а всё тело — горячее на ощупь. Это означает, что у крохи хороший теплообмен. А поэтому главная задача родителей — ребёнка не кутать, а предоставить доступ воздуха к его коже, через которую выходит жар. При этом каждые 30–40 минут необходимо измерять ребёнку температуру, чтобы не пропустить её повышения выше 38,5 °C, когда без жаропонижающих средств уже не обойтись.
Если же ребёнок бледен, вял, кутается в одеяло, если у него прохладные ручки и ножки, озноб — значит, лихорадка у него «белая», что требует совершенно других мер. Прежде всего такого ребёнка нужно согреть, приложив к его ногам грелку, завёрнутую в полотенце, или пластиковую бутылку, наполненную горячей водой, укутать одеялом, напоить горячим, свежезаваренным (но не крепким) листовым чаем. На голову можно положить мокрое, холодное полотенце. И только потом ребёнку можно дать жаропонижающее. Однако в любом случае — срочно обратиться к врачу!

Препараты для лечения ОРВИ
Особенности: применение для лечения ОРВИ препаратов широкого спектра действия и гомеопатических средств в той или иной степени усиливает общую сопротивляемость организма. В связи с этой особенностью их действия улучшение самочувствия может быть как существенным, так и практически незаметным. Однако практика показывает, что во многих случаях при их использовании отмечается сокращение сроков простудных заболеваний и уменьшение их тяжести.
Информация для пациента
- Все средства для лечения ОРВИ желательно начинать принимать как можно раньше, при первых симптомах заболевания.
- ОРВИ у детей рекомендуется лечить под контролем врача, так как при развитии осложнений могут потребоваться антибиотики.
Жаропонижающие препараты
Основные показания
- Повышение температуры тела.
- Головная боль, боль в горле и другие виды болей.
Особенности: все средства этой группы имеют схожий механизм действия и вызывают три основных эффекта: жаропонижающий, обезболивающий и противовоспалительный. Сила этих эффектов зависит от конкретного препарата. К примеру, у парацетамола отмечается очень слабое противовоспалительное действие.
Информация для пациента
Жаропонижающие лекарства не должны назначаться «курсом» с целью предотвращения подъёма температуры. Бороться с лихорадкой нужно, когда температура уже поднялась.
Не следует применять жаропонижающие без консультации с врачом более 3 дней.
Основными жаропонижающими препаратами у детей являются парацетамол и ибупрофен. При необходимости их можно комбинировать друг с другом. Для снижения температуры у детей не рекомендуется использовать ацетилсалициловую кислоту (аспирин). Она может вызывать тяжёлые осложнения. Другие жаропонижающие средства (в том числе анальгин и комбинированные препараты) могут использоваться у детей только по рекомендации врача и под его контролем.
Наиболее частые побочные эффекты: аллергические реакции, тошнота, боли в животе, эрозии и язвы слизистой оболочки желудочно-кишечного тракта.
Основные противопоказания: индивидуальная непереносимость, обострение язвенной болезни желудка и двенадцатиперстной кишки.
Смотрите также:
- Скорая температурная помощь: какие жаропонижающие безопасны для ребенка? →
- Если нос заложен… Как разобраться в море лекарств от насморка? →
- Жаропонижающие препараты (часть 2) →
Оставить
комментарий (0)
Самое интересное в соцсетях
Источник
Гипертермия – это защитная реакция организма, в ответ на воздействие внешних или внутренних агрессивных факторов:
- биологически активных веществ при развитии воспаления;
- токсинов вирусов и болезнетворных бактерий;
- других агентов, вызывающих изменение процессов регуляции теплообмена у ребенка.
Возможно повышения температуры, в том числе и до высоких цифр -при вирусных и бактериальных инфекциях, воспалительных процессах различных органов и систем (почки, мочевой пузырь, нервная система, сердце, легкие и плевра), перегрев, особенно летом (так называемый тепловой удар), реакция нервной системы на перевозбуждение, отравления токсическими веществами, реакция на боль, в том числе при прорезывании зубов, при переваривании обильной и тяжелой пищи, эндокринными нарушениями, заболеваниями нервной системы, опухолями.
Достаточно часто родители сталкиваются с непонятным резким повышением температуры тела без других симптомов – насморка нет, кашля тоже, горло не болит, а столбик термометра упорно стремится к 39,0 градусам.
Самое страшное в этой ситуации – неопределенность, поэтому взрослые чувствуют сильнейшую тревогу и растерянность.
В этой статье постараемся разобраться с причинами повышения температуры у ребенка без признаков простуды.
Что происходит?
Все системы организма малыша после и рождения и до определенного возраста отличаются незрелостью и нестабильностью их работы, в том числе и система терморегуляции.
Процессы теплоотдачи созревают только к 7—8 годам. Теплоотдача регулируется и потоотделением, которое у детей первых лет жизни еще несовершенно. Поэтому тепло активно принимается и аккумулируется в организме, что и вызывает повышение температуры у ребенка, иногда до высоких цифр. Бывают ситуации, когда температура повышается и сложно сбивается из-за дополнительного спазма сосудов (белая лихорадка) и это более опасно, чем “красная” гипертермия.
Центральным звеном терморегуляции является гипоталамическая область. Поэтому различные воздействия на гипоталамус также могут вызывать повышение температуры (гипоксия плода и новорожденного, внутричерепная травма новорожденного, аномалии развития мозга). У более взрослых детей температура повышается при перевозбуждении, стрессе (это еще называется термоневроз), реакции на боль, у подростков возможны скачки температуры при гормональной перестройке – пиковых выбросах гормонов или в момент овуляции у девочек-подростков в период их полового созревания. Кроме того для детей в возрасте до 7—8 лет необходимо организовывать оптимальные температурные условия и избегать длительного нахождения на солнце или в жарком, душном помещении летом, чтобы избежать теплового и/или солнечного удара.
Если гипертермия однократная, то причина скорее всего не инфекционная. Но в моей практике встречалась длительная гипертермия до высоких цифр на фоне стресса – термоневроз, при этом всегда нужно исключать все возможные причины повышения температуры. Этот диагноз был установлен с течением времени, когда после устранение стрессового фактора, эпизоды повышения температуры у ребенка полностью прекратились.
Повышения температуры при вирусных и бактериальных инфекциях
Если у ребенка внезапно поднялась высокая температура достаточно часто означает, что его иммунитет отчаянно «борется» с возбудителем, который проник и размножается в детском организме. Повышение температуры до высоких значений (выше 38-39 градусов) без признаков простуды или иных жалоб может свидетельствовать о том, что началась острая инфекция. Это могут быть как бактерии, так и вирусы, но чаще в детском возрасте встречаются именно вирусные инфекции. Отсутствие насморка, кашля, боли в горле и его покраснения связано с тем, что иммунитет отреагировал быстрой активизацией защитных сил. Часто повышение температуры, вялость, слабость, капризность из-за головной, суставной или мышечной боли – это первый признак болезни. Иногда другие симптомы появляются через 2-4 часа, но могут проявиться и через сутки. Также реакции на присутствие вирусов в организме могут быть острыми и кратковременными, если иммунная система активно встретила возбудитель. При этом сбивая любую температуру жаропонижающим, мы мешаем иммунитету бороться с вирусами и бактериями и вырабатывать антитела. То есть сами ослабляем иммунитет ребенка.
Достаточно часто как педиатр наблюдаю картину – если родители сразу начинают активную борьбу с гипертермией при ее первом появлении – ребенок болеет более длительно и сложнее.
Всегда рекомендую родителей начинать сбивать температуру только после 38,5 и с тенденцией к повышению (кроме детей раннего возраста, или детей имеющих серьезные сопутствующие патологии, если в анамнезе были судороги на фоне повышенной температуры)!
Но при этом всегда нужно консультироваться с врачом, лучше с доктором, который постоянно наблюдает и знает кроху – это важный аспект лечения любого патологического состояния у ребенка.
Итак, ОРВИ – основная и самая распространенная причина спонтанного повышения температуры.
Но есть и другие:
- энтеровирусная, ротавирусная, паровирусная инфекция;
- ангина;
- заболевания мочевыделительной системы;
- пневмония или бронхит, вызванные атипичными возбудителями;
- любой воспалительный процесс в организме, бактериемия
- перегрев;
- прорезывание зубов;
- воспалительные заболевания нервной системы – менингит, энцефалит;
- психосоматическая лихорадка (термоневроз);
- аутоиммунные заболевания;
- опухоли нервной системы;
- заболевания крови, в том числе и онкологические.
О том как сбить температуру в домашних условиях можно прочитать в статье – “Повышенная температура у ребенка – как сбить в домашних условиях”.
Другие причины повышения температуры при воспалении в организме
Чаще всего причиной спонтанного однократного или в дальнейшем устойчивого повышения температуры считаются:
- Вирусные инфекции (энтеровирусная, ротавирусная, паровирусная инфекция, герпес вирусы, инфекционный мононуклеоз) – при этом возможно острое начало в виде гипертермии и слабости с последующим проявлением других характерных симптомов – жидкий частый стул, рвота, высыпания на коже и слизистых, конъюнктивит, увеличения лимфоузлов, печени, селезенки. При этих болезнях температура может быть стойкой, длительной, что характерно для большинства этих вирусных инфекций. Уточнить диагноз и назначить правильное лечение может только врач, поэтому не стоит заниматься самолечением, особенно это опасно для малышей с поносом и рвотой, которые в сочетании с высокой температурой провоцируют тяжелое обезвоживание.
- Ангина или острый тонзиллит – это вторая по частоте причина повышения температуры без сопутствующих признаков в первые часы болезни. Гипертермия и интоксикация, вызванные активизацией патогенных микроорганизмов в зеве (стафилококк, стрептококк и другие) появляются у ребенка при ангине до увеличения и воспаления миндалин, а иногда и одновременно, но у родителей нет возможности посмотреть горло, особенно у детей до 6 лет. Боль в горле появляется позже, но и этот симптом не всегда ребенок может объяснить – он отказывается от еды, становиться плаксивым, вялым и понять, что причиной является воспаление миндалин может только врач.
- Воспалительные заболевания мочевыделительной системы (цистит, уретрит, пиелонефрит, гломерулонефрит) – именно эти патологии длительно могут протекать бессимптомно с повышением температуры до высоких цифр, поэтому любой педиатр при повышении температуры должен назначить анализ крови и мочи. Около 20% всех случаев высокой в температуры без видимых для нее причин приходится как раз на пиелонефриты и циститы, дети просто не могут объяснить, где и что у них болит. А нарушения мочеиспускания, их учащения и плач малыша во время акта мочеиспускания не всегда заметны. Но если эти симптомы появились, отмечается изменение цвета и запаха мочи следует незамедлительно обратиться к врачу.
- Воспалительные заболевания нервной системы – менингит, энцефалит. При появлении первых симптомов менингита или энцефалита у ребенка необходимо срочно обратиться за медицинской помощью – только при правильном и своевременном лечении можно избежать последствий этого сложного заболевания. Но часто первым признаком является именно высокая температура, которую сложно сбить, в связи с ее центральным генезом и перераздражением центра термогегуляции.
Основными симптомами менингита или энцефалита является менингеальная триада:
- Высокая температура;
- Выраженная головная боль;
- Рвота.
Заболевание всегда развивается остро: признаки появляются внезапно, как правило, на фоне полного здоровья или слабо выраженных катаральных появлений (насморка, покашливания, вялости).
- Температура при менингите/энцефалите поднимается до фебрильных цифр (39 – 40 С) с первых часов болезни, устойчива к применению жаропонижающих средств.
- Головная боль стойкая, выраженная и обусловлена воспалительным процессом и нарастающим отеком головного мозга.
Необходима срочная госпитализация и интенсивное лечение – эти болезни крайне опасны не только для здоровья, но и жизни ребенка.
Это наиболее частые воспалительные причины спонтанного повышения температуры до высоких цифр часто без других признаков.
Перегрев
У деток в возрасте до 4-5 лет с незрелой терморегуляцией достаточно частая причина внезапного поднятия температуры – перегрев.
Резкий подъем температуры тела от 39,5℃, который без принятия срочных мер к охлаждению чреват тепловым ударом, случается из-за:
- нахождения более 15 минут:
- в помещении с воздухом, нагретым выше 25℃, особенно в бане, сауне,
- на палящем солнце, особенно без шапочки, косынки, капюшона,
- в коляске на открытом хорошо освещенном месте;
- жаркой и тесной одежды;
- активных игр тепло одетого малыша даже при не очень высокой температуре воздуха.
Крайне опасна такая внезапная гипертермия для детей до 1 года.
Она может наступить, если ребенок находится в “кенгурёнке” и нагревается от тепла маминого тела.
Мне всегда сложно наблюдать за молодым мамами-фанатками пляжного отдыха с грудными младенцами и даже с детками до 2 лет, вероятнее всего стоит придержать свое желание отдохнуть в жарком климате, пока малыш не подрастет.
На пляже детям до 5 лет не стоит находиться с 11 до 16 часов. И даже в это время крохе лучше быть под тенью зонтика, пляжной палатки или навеса.
Солнце и морской воздух это всегда полезно, но иногда нужно подождать пока организм окрепнет и созреет для такого напряжения
Если вам понятно, что температура у ребенка выше 38℃ вдруг поднялась из-за перегрева, то главная задача: охладить, но не допустить спазма кожных сосудов, из-за которого внутренняя гипертермия может усилиться.
Для этого:
- перенести малыша в тенистое проветриваемое место, или хотя бы из-под прямых солнечных лучей или из жаркого помещения;
- избавить от лишней одежды;
- дать прохладное питье;
- сделать обтирание водичкой комнатной температуры (только без добавления спирта или уксуса!).
Если после всех этих процедур температура у ребенка в течение часа снизилась до нормальной, значит действительно причина была в перегреве.
Прорезывание зубов
Прорезывание зубов – это частая причина повышения температуры у грудничков, но может наблюдаться и у детей после года при трудном прорезывании зубов. Кроме этого боль при прорезывании является только дополнительным стрессовым фактором, что усиливает температурную реакцию и дискомфорт ребенка.
Кроме неприятных симптомов в виде капризности, беспокойного сна, гиперемии и отека десен и боли в ротовой полости этот процесс сопровождается:
- снижением общей иммунологической реактивности у детей;
- значительным снижением местного иммунитета в ротике младенца;
- выделением различных биологически активных веществ, которые и провоцируют общие признаки роста зубов.
Выраженность и длительность повышения температуры зависит от степени стабильности процессов отдачи и накопления тепла.
Кроме этого при позднем прорезывании зубов симптомы сложнее, а порядок прорезывания не соответствует стандартам.
Позднее прорезывание может возникать при наличии болезней:
- рахита;
- нервно-аллергические расстройства;
- перенесенные инфекционные болезни;
- нарушения работы щитовидной железы;
- недостатка кальция в организме;
- болезни обмена веществ;
- длительного нарушения работы кишечника.
Также нужно знать, что температура может повышаться до высоких цифр и держать длительнее при:
Долго будет держаться высокая температура:
- при стойкой гиперемии десны, местном отеке, кровоизлияниях в слизистую;
- при прорезывании нескольких зубов;
- при наслоении местного инфекционно-воспалительного процесса в связи с присоединением вирусной или бактериальной инфекции (стоматит, гингивит, фарингит, тонзиллит, ларинготрахеит, энтерит, дисбактериоз);
- при наличии в организме очагов активного воспаления (почек, легких, крови, печени, сердца, нервной системы).
Источник
Уважаемый читатель, мне интересна лихорадка у детей именно тем, что она позволяет родителям почувствовать себя в “шкуре” реаниматологов. Так как данное состояние включает в себя динамическое наблюдение, с необходимостью контроля и коррекции терапии каждые 2-3 часа. И ведение лихорадящего больного всегда мобилизует – здравое логическое мышление взрослых. Объяснять буду примитивно, но доходчиво – чтобы статью можно было переложить на практику.
Лихорадка – это синдром многих заболеваний. Представляет собой – естественный процесс неспецефической борьбы с возбудителем, производящим первичные пирогены. Сопровождается повышением температуры тела, ознобом и жаром. При высоких значениях температуры тела – приобретает патологический характер, часто с необходимостью медикаментозной поддержки.
Если это защитный механизм – то как он работает?
1. Некоторые возбудители, погибают при повышении температуры до 39 С. Чаще всего бактерии – Treponema pallidum (возбудитель сифилиса).
Бледная спирохета.
Вирусы практически никогда не погибают – от высокой температуры, это частое заблуждение.
2. Увеличивается проницаемость гистогематических барьеров. Что позволяет иммунной системе работать более эффективно. Конечно природой этого не предпологалось – но так же возрастает эффективность применения АБ, противовоспалительных.
3. Увеличивается скорость синтеза интерферона. Который активирует многие факторы иммунитета. Происходит это вследствии повышения скорости биохимических реакций в целом (вы наверное на уроках химии нагревали реактивы, чтобы ускорить их взаимодействие – здесь тот же принцип).
Механизм ЛИХОРАДКИ на уровне биохимии:
Возбудитель выделяет вещества (первичные пирогены):
- токсины
- фрагменты клеточной стенки
- вирусные белки
Которые стимулирует выработку эндогенных пирогенов (вторичные пирогены):
- Интерлейкин – 1, интерлейкин – 6
- Фактор некроза опухолей (бета)
Вторичные пирогены проникают через ГЭБ, воздействуя на мембрану нейронов терморегуляторного центра гипоталамуса. Который работает по принципу термостата.
Гипоталамус – меняет установочную точку нормальной температуры, на более высокие значения. Таким образом – головной мозг считает обычную температура тела неприемлимо низкой, и начинает её повышать. За счёт медиаторов лихорадки – простагландинов Е2, в меньшей степени Е1.
То есть для организма, по-сути формируется новая физиологическая НОРМА. Что свидетельствует о естественности самого процесса.
Какую температуру снижать, какую нет?
Различают следующие типы повышения температуры:
1. Субфебрильную – до 38 С.
2. Фебрильную – 38-39 С.
3. Пиретическую – 39-41 С.
4. Гиперпиретическую, гипертермическую – до 41-42 С.
По всем международным стандартам повышение температуры свыше 38,5 С – уже требует применения жаропонижающих средств.
И по моим наблюдениям в отношении детей – это абсолютно правильно. Но есть нюансы, которые важно учесть.
- Некоторые дети, переносят повышение температуры крайне тяжело. Даже в отсутствии какой-либо патологии внутренних органов. Характер лихорадки у таких детей всегда злокачественный – так называемая БЕЛАЯ ЛИХОРАДКА. При такой индивидуальной особенности – требуется снижение даже температуры субфебрильной.
- Геморрагический синдром частый спутник лихорадки. Поэтому детям с васкулитами, тромбоцитопениями, заболеваниями печени, дефицитом факторов свёртывания крови – нужно снижать любое повышение температуры, желательно не медикаментами, а физическими методами охлаждения.
- Наличие у ребёнка в анамнезе – гипоксии в родах, внутриутробной гипоксии, кефалогематом, эпилепсии, черепно-мозговой травмы. Также требует снижение температуры – на уровне субфебринолитета.
- Анатомические нарушения в строении сердца, наличие анатомических патологий церебральных сосудов – требует снижение температуры на уровне субфебринолитета.
- Некоторые заболевания, так же вызывают очень тяжёлые физиологические реакции при повышении температуры и требуют немедленного снижения. (Одно дело 38,0 на ОРВИ – другое дело 38,0 на бактериальном менингите).
Стадии лихорадки, и лечебная тактика:
“Родитель, при лихорадке ориентируйся на ощущения ребёнка – а не на показатели термометра. Ты на интуитивном уровне – знаешь, что нужно делать.”
1. Озноб – свидетельствует, что температура повышается. Клинически проявляется дрожательным термогенезом, и субъективным ощущением холода.
- Ребёнка нужно укрыть ЛЁГКОЙ простынёй, ни в коем случае не кутать.
- На ноги нужно одеть шерстянные носки, к икроножным мышцам можно положить грелку (температура – 45-50 С – не более 30 минут).
- Давать – тёплое питьё, желательно витаминизированное и содержащее быстрое углеводы. Тёплый сладкий кисель, тёплый морс.
- Исключить все сквозняки в помещении, это “угнетает” пациента.
- Режим постельный. Лучше полулёжа – полусидя, с возвышенным головным концом.
- Некоторым успокаивающим действием, обладает вдыхание камфоры. Так что предметы находящиеся в помещении можно обработать – камфорным спиртом. Внутрь камфору не давать, к носу ребёнка не подносить.
- Как правило ребёнок есть не хочет – но если желание возникло кормить его нужно тем, что вызывает у него положительные эмоции: шоколад практически идеален, гематоген – прекрасно, яблочное пюре.
2. Жар – обычно свидетельствует, что температура достигла максимальных значений. И здесь основная задача – ускорить конвекцию, и потоотделение.
- Ребёнка нужно раскрыть
- Грелку от ног убрать, носки снять
- Ребёнка нужно обтирать тёплой водой. Тёплой – потому что она снижает температуру, именно за счёт испарения с поверхности тела. В воду можно добавить водку – 1 столовую ложку водки на 250 мл воды (водка не всасывается кожей). Обтирать нужно места естественных кожных складок: подмышечные впадины; паховые складки. А также торс и спину.
Этот простой физический метод, часто позволяет обходится без жаропонижающих. Способен понижать температуру тела – на 1-2 градуса С.
- Если на фоне жара развивается головная боль – то необходимо применить холод. ВНИМАНИЕ! Через 2 слоя полотенца – вы прикладываете пузырь со льдом к затылочной области; не более 15 минут. Можно повторять через 45 минут. Обычно это купирует головную боль.
- Питьё уже должно быть комнатной температуры – с содержанием природных салицилатов, просто идеально разведённое в воде МАЛИНОВОЕ варенье.
Жизнеугрожающее состояние на фоне ЖАРА.
Обычно во время жара ребёнок пунцовый, красный – руки и ноги у него тёплые.
Но бывает так, что ребёнок БЛЕДНЕЕТ руки и ноги становятся “ледяными”. Может развиться жалоба на невыносимую головную боль.
Видите подобное – вызывайте скорую помощь. Единственное, что может облегчить данное состояние применение спазмолитиков. А это не просто, разломать таблетку дротаверина, чтобы помочь – а не навредить.
В старых руководствах СССР – было допустимо применение корвалола на злокачественной лихорадке – 1 капля/ год жизни. Но у меня всегда была ампулированная но-шпа, и я ничего не могу сказать об эффективности и безопасности корвалола.
Жаропонижающие в детской практике.
Разрешены: Ибупрофен, Парацетамол, Метамизол натрия
Удачная комбинация .
Запрещены: Аспирин, Нимесулид.
Дозы для препаратов должны быть сообразны возрасту, кратность дачи препаратов – не должна превышать 4-6 раз в сутки, и не чаще 1 раза в 2-3 часа.
Эффективность действия жаропонижающего оценивается через 1 час. Не надо каждые 15 минут – давать жаропонижающие, если не увидели эффекта (угробите печень – парацетамолом; сердце – ибупрофеном; гемопоэз – анальгином).
Если эффекта от жаропонижающего нет – вызывайте скорую.
За детей скорую – “нагибают” так, что устойчивая к жаропонижающим лихорадка серьёзный повод для вызова. Но не вызывайте на “чих” – пожалуйста. Если врач, или фельдшер ввёл жаропонижающее и уехал – не дождавшись клинического эффекта; оставляйте жалобу через диспетчерскую службу – все разговоры там записываются. В случае осложнений у ребёнка – это будет вашим доказательством. Но лучше попросите – “Давайте дождёмся эффекта”.
Стадии снижения температуры:
Естественным считается литическое снижение температуры – не более 1-2 градусов за 4 часа. Ребёнок активно потеет, много пьёт, начинает “пошаливать”. Кожные покровы розовые, конечности тёплые.
Патологическим считается кризис – резкое снижение повышенной температуры. Температура за 1 час может снижаться на 4 – 5 градусов. Состояние правильно рассматривать как КОЛЛАПС.
- ребёнок бледнеет.
- руки, ноги – холодные
- профузное потоотделение
- При вставании, может развиться обморок.
- Кожа влажная, холодная, липкая.
- Бывает рвота – из-за изменения ауторегуляции сосудов мозга.
Что делать при КРИЗИСЕ?
- уложить с возвышенным ножным концом, если возникла рвота – голову повернуть на бок.
- укрыть тёплым одеялом
- Дать горячий, крепкий, сладкий чай.
- ВЫЗВАТЬ СКОРУЮ – в обязательном порядке.
Обычно кризис развивается на фоне передозировки жаропонижающими, или активной потери воды и электролитов (понос и рвота).
Примечание:
Если температура тела у ребёнка повышается выше 38,5 более 3-х дней. Это повод для осмотра педиатром. То есть нужна неотложная квартирная помощь, а если это невозможно скорая помощь.
Конечно я примитивен, но лучшее – враг хорошего.
Уважаемый читатель, прошу тебя прочитай мои статьи. Дело в том, что я отключил всю рекламу на своём канале – чтобы “мерзавцы” не смели меня обвинять в КЛИКБЕЙТЕ. И я инвалид – моя пенсия составляет 8.000 рублей в месяц; проживаю я в СПб. А это довольно “дорогой” город.
Прошу тебя, если конкретно тебе, нравятся мои статьи, при наличии желания и возможности – переведи деньги на “Яндекс Деньги”, на номер 410019363239625
Источник
